COPDに関する質問・疑問
(Q&A)
60歳代男性。18歳から喫煙しています。人間ドックの呼吸機能検査でCOPD疑いを指摘されました。現在、自覚症状は何も感じません。医療機関を受診する必要はあるのでしょうか?
自覚症状がないようですが、喫煙歴があり、呼吸機能検査で異常所見を指摘されていますので、医療機関で他の呼吸器に関する検査を受けて、COPDに限らず呼吸器の病気をチェックすることをお勧めします。特に呼吸器内科を受診することが良いと思います。
40歳代女性。喫煙経験はありません(配偶者が喫煙しています)。小児喘息があり一旦治まっていましたが、30歳頃から風邪をひくとしばらく咳が長引くことがあります。今回、人間ドックの呼吸機能検査でCOPD疑いを指摘されました。医療機関を受診しようと考えていますが、何科を受診したらいいでしょうか?
50歳代男性、20歳から喫煙しています。5年前から犬を飼っています。その頃から風邪をひくとしばらく咳が長引いたり、わずかに息苦しさを感じることがあります。今回、人間ドックの呼吸機能検査でCOPD疑いを指摘されました。医療機関を受診しようと考えていますが、何科を受診したらいいでしょうか?
喫煙歴があり、呼吸機能検査で異常所見を指摘されていますので、COPDが疑われますが、5年前からのペットの飼育(アレルギーの関与)や風邪を契機に呼吸器症状が出ていることから気管支喘息の診断や治療が必要かもしれません。またCOPDと喘息の合併(ACO)かもしれません。呼吸器内科の受診をお勧めします。
70歳代男性。20歳から65歳まで喫煙していました。現在、高血圧、糖尿病に対して“かかりつけのクリニック(呼吸器非専門医)”で定期通院中です。
先日、市の健診の呼吸機能検査でCOPD疑いを指摘されました。現在、階段や坂道で少し息切れがありますが、今のところ日常生活に支障はなく、かかりつけ医からのコメントもありません。COPDかどうか気になります。COPDだとしたら気を付ける点や治療は必要でしょうか?
先日、市の健診の呼吸機能検査でCOPD疑いを指摘されました。現在、階段や坂道で少し息切れがありますが、今のところ日常生活に支障はなく、かかりつけ医からのコメントもありません。COPDかどうか気になります。COPDだとしたら気を付ける点や治療は必要でしょうか?
まず呼吸器の検査ができる呼吸器内科を受診して、COPDかどうかをはっきりさせることが大切です。
COPDだとしたらこのケースでは軽症(1期)です。
慢性(軽症)安定期のCOPDに対する治療としては長時間作用性抗コリン薬(LAMA)が推奨されています。これは息切れ症状の改善、症状増悪の抑制、QOLの改善をすることが強いエビデンスとして確立されています。
また、増悪頻度や死亡率を低下させるため、ワクチン接種(インフルエンザワクチンや肺炎球菌ワクチン)も重要です。
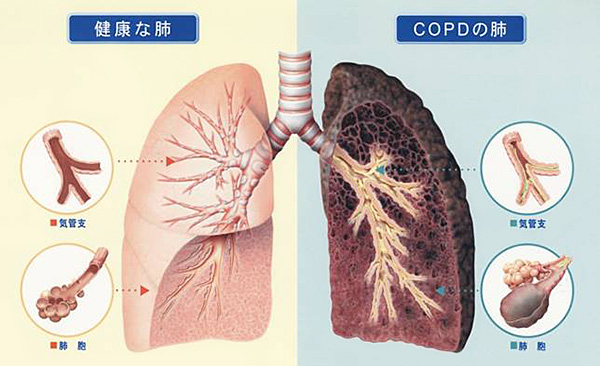
COPD(慢性閉塞性肺疾患)とは
COPD(慢性閉塞性肺疾患:chronic obstructive pulmonary disease)とは“タバコ煙”を主とする有害物質を長期に吸入曝露することで気道や肺で炎症が起き、肺の働きが低下します。肺の働きの低下は正常に復することはありません。“長引く咳や痰”や“体動時の息切れ”などの症状が徐々にあらわれ、最終的に“呼吸困難”に至るのが特徴です。 COPDは進行性・全身性の病気であり、ひとたび発症すると、患者さんはずっとこの病気と向き合っていかなければなりません。
COPDは適切な治療を行えば症状が良くなります。症状がなくても、早めに治療することで進行を抑えることができます。

自分自身またはご家族の方がひょっとしたら“COPD” かも?と思っているものの、仕事や家庭の事情でなかなか呼吸器専門病院を受診できないような方は、当院を受診してください。適切な診断・治療をいたします。当院では「COPD(慢性閉塞性肺疾患)診断と治療のためのガイドライン」に基づいた診断・治療を実践しております。
院長は呼吸器専門医であり「COPD」の診療経験が豊富です。
COPDが進行すると、在宅酸素療法などを必要とする重い呼吸不全になる場合が稀ではありません。その際に呼吸器身体障害の申請が必要な場合があります。そのような場合には適切な専門病院をご紹介し、その後も引き続き当院で診療させていただきます。
なお当院では病状が悪化して通院が困難になった方に訪問診療・往診等を行っております。お気軽にご相談ください。
COPDの病型
COPDの気流閉塞は気腫性病変と末梢気道病変が様々な割合で複合的に起こるため、その病型として気腫性病変が優位である「気腫型COPD」と末梢気道病変優位である「非気腫型COPD」があります。

なお「COPD」に関連して「慢性気管支炎」・「肺気腫」という疾患名を目にされたことがある方がおられるかもしれませんが、COPDは慢性気管支炎や肺気腫と同義ではなく、COPDとは診断できない慢性気管支炎や肺気腫の場合もありますので、注意を要します。
こんな人はCOPDかもしれません!
咳・痰、息切れが長引くなら要注意!
-
- 喫煙歴

-
- 長引く咳・痰

-
- 階段・坂道で息切れ

-
- 口すぼめ呼吸

COPDの主な症状は“長引く咳・痰”や“息切れ”です。よくある症状なので、風邪や年齢のせいと勘違いし、そのままにされてしまうこともあります。症状が長引くようでしたら、気管支や肺に関わる病気の可能性があるので、早期に医療機関を受診するようにしましょう!
COPDの呼吸機能低下の特徴は、閉塞性換気障害という変化が起こります。
気管支が炎症によってむくんだり、痰などの分泌物が気管支内に大量に出ることなどにより、空気の通り道が閉塞され(ふさがれ)、呼吸しにくくなります。また気管支の先にある酸素を取り込む場所である“ぶどうの房状”の肺胞が炎症によって壊され、酸素と炭酸ガスの交換がうまくいかなくなり、呼吸が苦しくなります。
病初期には呼吸機能の異常は認められませんが、喫煙など有害物質の曝露期間が長くなると、徐々に呼吸機能が低下し、肺での十分な酸素の取り込みが困難になります。
COPDの診断・検査
COPDは喫煙歴や症状などの問診・質問票を用いて疾患を疑います。
胸部単純レントゲン写真や胸部CT画像により肺の構造変化を評価し、さらに呼吸機能検査により閉塞性換気障害(気流閉塞)の有無を確認することで最終的な診断がなされます。
当院では胸部単純レントゲン検査、呼吸機能検査がいつでも可能です。
- CAT質問票
-
CAT(COPD assessment test)は症状やQOLに関する8項目を0~40点で評価します。QOLを測定する代表的な質問票であるSGRQ(St. George Respiratory Questionnaire)と相関するために、よく用いられています。

- mMRC質問票
-
COPDの最も特徴的な症状である呼吸困難は、最初は労作時にみられます。呼吸困難の程度を評価する簡便な方法として、modified British Medical Research Council(mMRC)質問票がよく用いられています。
この質問票は健康状態を評価する他の指標との相関性に優れており、将来の死亡の危険性を予測することもできます。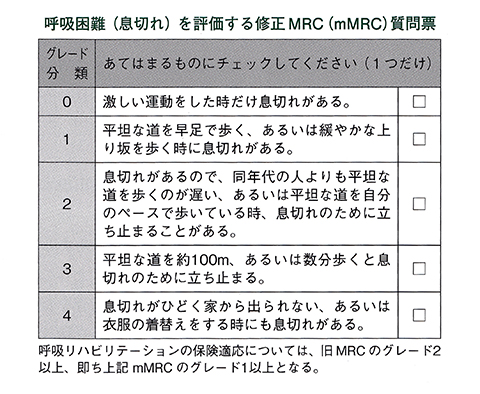
- 胸部単純レントゲン検査
-
- 呼吸機能検査(スパイロメトリー)
-
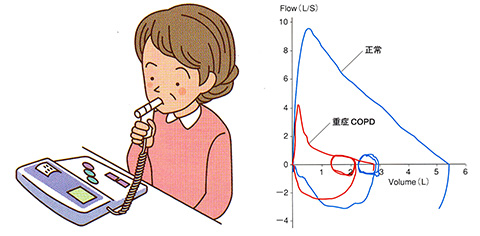
1秒率が70%未満であればCOPDと診断します。
ただし喘息などの他の閉塞性障害をきたし得る疾患を除外しなければなりません。
典型的なCOPD患者さんの曲線は、健常者の方と比べて明らかな異常所見が認められます。
呼吸抵抗測定(オシロメトリー:広域周波オシレーション検査)
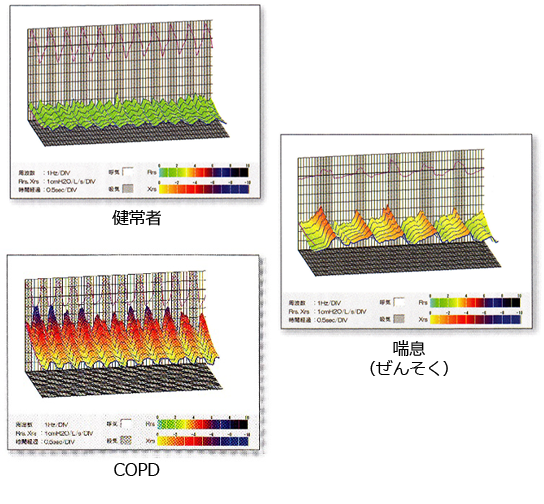
スパイロメトリーでは測定できない呼吸抵抗が測定できる検査で、検査を受ける方にやさしい検査
クリニックなのに大学病院レベルのCOPD診療が受けられます!
COPDの診断・治療効果の評価に役立ちます!

オシロメトリーの特徴
- 安静換気・短時間で簡便に測定することが可能で、小児や高齢者、低肺機能の方でも容易に検査可能1)。
- スパイロメトリーが正常な喫煙者は、非喫煙者健常者とCOPD患者の中間値を示して、COPDの早期発見に有用2)。
- スパイロメトリーとオシロメトリーはそれぞれの検査結果が完全には相関しない3)ため、オシロメトリーはスパイロメトリーに代わるものではなく、スパイロメトリーで検出できない気道や肺の異常を評価できます。また、COPDと喘息の鑑別も可能4)。
呼吸抵抗測定(オシロメトリー:広域周波オシレーション検査)
引用文献
1)日本呼吸器学会COPDガイドライン第6版作成委員会(編). COPDガイドライン第6版 東京. メディカルレビュー社: 2022: p67.
2) Shinke H, Yamamoto M, Hazeki N, et al. Visualized changes in respiratory resistance and reactance along a time axis in smokers: a cross-sectional study. Respir Investig. 2013: 51: 166-74.
3)Mori K, Shirai T, Mikamo M et al. Colored 3-dimensional analyses of respiratory resistance and reactance in COPD and asthma. COPD. 2011; 8:456-63.
パルスオキシメトリー検査(経皮的動脈血酸素飽和度測定装置)
労作時・睡眠時におきる酸素不足の把握
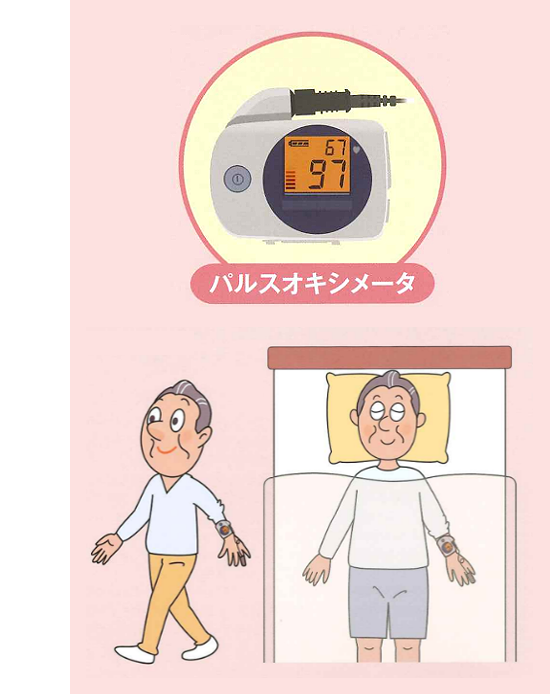
COPDの方は、安静時には予測できないほど労作時や睡眠時に血液中の酸素が不足することがあり、心臓をはじめとしたその他の臓器にも負担がかかるとされています。
【検査項目】SpO2・脈拍数
労作時・睡眠時におきる酸素不足の把握のため、腕時計タイプのメモリー付きパルスオキシメーターを用いて動脈血の酸素飽和度(SpO2)を簡単に検査・解析ができます。
明らかな酸素低下が認められれば、在宅酸素療法などが必要な場合があります。
【検査費用】健康保険の適用あり
1割負担:100円
3割負担:300円
「検査装置自宅配送サービス」とは?
低酸素・睡眠時無呼吸症候群の疑いがある方が検査をご自宅で簡単に実施できるよう、検査装置を配送するサービスです。
ご希望の場所に検査装置が送付され、一晩~二晩、検査を実施いただきます。検査後に装置をご返送いただきますと、医療機器メーカーより当院へ検査レポートが提出され、患者さんは主治医から結果説明や指導が受けられます。
胸部CT検査

COPD患者さんで気腫性変化(肺胞の破壊)が強い場合は、CT写真にてその部分が黒く抜けて写ります。
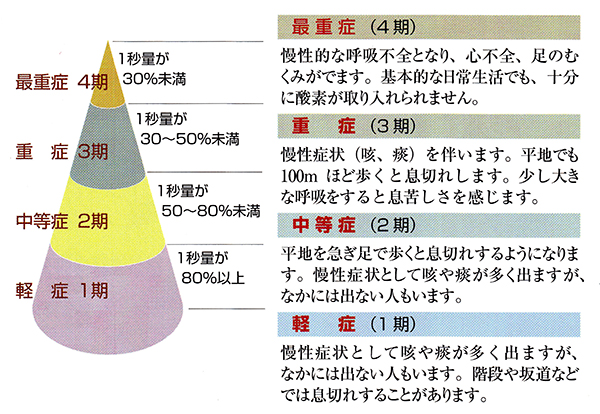
COPDの重症度
重症度(病期分類)は、1期から4期までに分けられます。
1秒率は70%未満で、それに加えて1秒量が正常予測値の何パーセントあるかによって重症度が決まります。
COPDの治療
禁煙
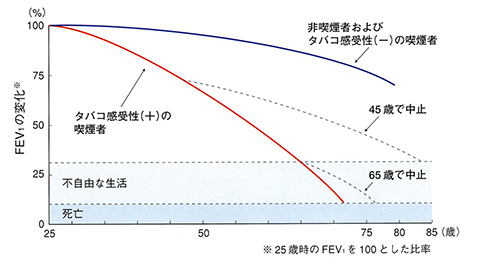
薬物療法
1. 気管支拡張薬
- a. 長時間作用性抗コリン薬(LAMA)

- b. 長時間作用性β2刺激薬(LABA)

- c. 長時間作用性抗コリン薬/長時間作用性β2刺激薬配合剤(LAMA/LABA)

- d. テオフィリン徐放製剤
2. ステロイド
- a. 長時間作用性β2刺激薬/吸入ステロイド薬配合剤(LABA/ICS)

- b. 吸入ステロイド薬/長時間作用性抗コリン薬/長時間作用性β2刺激薬配合剤(ICS/LAMA/LABA)

- c. 吸入ステロイド薬(ICS) ※喘息合併例に有効で適応となります。
3. 喀痰調整薬
在宅酸素療法
重症のCOPDでは高度な慢性呼吸不全による低酸素血症のために強い息切れを自覚し、それが原因で歩行困難となり外出できずに「ひきこもり」や「寝たきり」になることがしばしばあります。
酸素療法は症状の改善を認められるだけでなく、生命予後も改善します。
※在宅酸素療法には、健康保険の適用があります。
当院にて在宅酸素療法の治療(導入)が可能です。
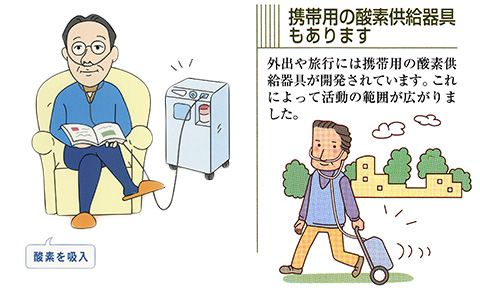
在宅人工呼吸療法(換気補助療法)
COPDの在宅人工呼吸療法では、導入が容易で侵襲度の低い非侵襲的陽圧換気療法(NPPV:noninvasive intermittent positive pressure ventilation)を第一選択とされています。主な目的は、呼吸筋疲労と睡眠呼吸障害の改善にあります。
※在宅酸素療法には、健康保険の適用があります。
当院にて非侵襲的陽圧換気療法(NPPV)の治療(導入)が可能です。
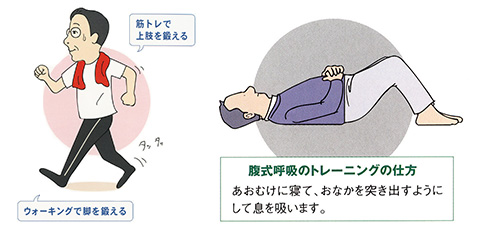
運動療法(歩行・体操)
歩行は呼吸機能を維持するためにとても大切です。無理のない範囲で足腰を鍛え、散歩を楽しみましょう。
呼吸をするために使う色々な筋肉をストレッチする呼吸筋ストレッチ体操は、息切れや呼吸困難をやわらげるのに役立ちます。例えば、腹式呼吸は症状改善に有効な手段です。
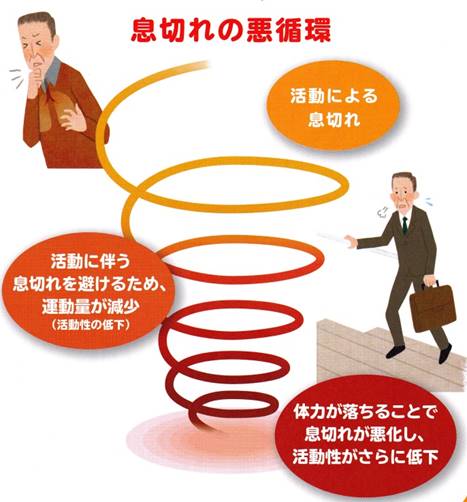
じっとしていれば、
息切れしないから大丈夫?
COPD患者さんは、息切れを避けるために、無意識のうちに活動性(運動量)を低下させています。しかし活動性が低下すると体力や筋力が落ち、さらに息切れが悪化するという悪循環が起きます。
その悪循環を断つために、運動療法が重要になります。
栄養療法
COPDの方では栄養障害が認められることが多く、我が国では約70%のCOPD患者さんに体重減少が認められます。
COPDの体重減少は、①呼吸をするために使う呼吸筋の負担が大きくなり、常に体力を使う状態が続くこと、②呼吸困難に伴う運動制限による食欲低下や消化管機能の低下など様々な要因が複合的に関与していると考えられています。
食欲がなくても、食事は少しずつでも良いのでしっかり摂ることが重要です。

ワクチン接種
COPDの方では呼吸器感染症を代表とする様々な感染症が重症化しやすく、かつCOPDの増悪原因となることから、ワクチン接種(肺炎球菌ワクチン、RSウイルスワクチン、インフルエンザワクチン)が重要です!
当院にて上記ワクチン接種が可能です。要予約
予防接種(ワクチン接種):詳しくはこちら

ACO:気管支喘息の合併症
ACO(Asthma-COPD Overlap):喘息とCOPDの特徴を併せ持つ病態
「喘息とCOPDのオーバーラップ(Asthma and COPD Overlap:ACO)診断と治療の手引き(第2版)2023」では、喘息およびCOPDそれぞれの特徴を持つ病態をACOとして「慢性の気流閉塞を示し、喘息とCOPDのそれぞれの特徴を併せ持つ病態」と定義されています。
喘息・COPDの病態的特徴を併せ持つACOは、喘息およびCOPD単独と比べても症状(主に咳・痰・喘鳴・息切れ・呼吸困難)は多岐に及び、疾患予後も悪いとされています。
COPD患者における喘息診断の目安
- 発作性の呼吸困難、喘鳴、息苦しさ、咳(夜間、早朝に出現しやすい)の反復
- 変動性・可逆性の気流制限
- 気道過敏性の亢進
- 気道炎症の存在
- アトピー素因
- 他疾患の除外
- 上記の1、2、3、6が重要です。
- 4が好酸球性の場合は診断価値が高い。
- 5の存在は喘息の診断を支持する。
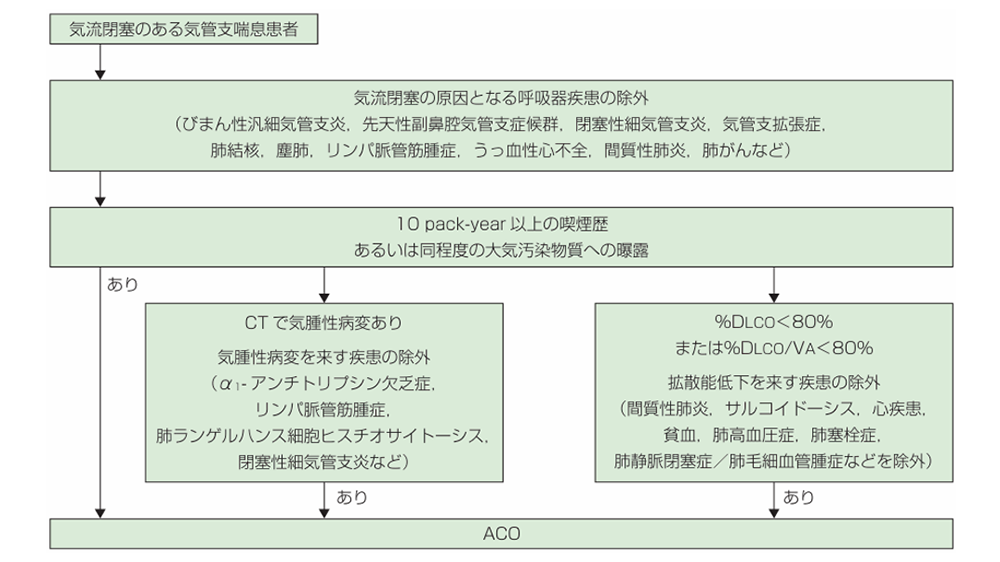
COPD(慢性閉塞性肺疾患)診断と治療のためのガイドライン 第6版 2022 p122 表11

喘息患者においてCOPDを診断するためのフロー
ACOの薬物療法
COPDの治療では長時間作用性抗コリン薬(LAMA)あるいはLAMA/LABA配合剤中心の気管支拡張療法が主体であり、喘息の治療では吸入ステロイド薬(ICS)が第一選択薬です。
喘息・COPDの病態的特徴を併せ持つACOの薬物療法では、長時間作用性気管支拡張薬とICSとの併用吸入療法を選択します。
※ ICS:吸入ステロイド薬、LABA:長時間作用性β2刺激薬、LAMA:長時間作用性抗コリン薬)
(治療例)
- ICS/LABA配合剤
- ICS+LAMA
- ICS/LABA/LAMA配合剤


