
咳喘息(疑いを含む)の方からよくある質問・疑問(Q&A)
以前、長引く咳に対して某クリニックで“咳喘息”の疑いと言われ、喘息治療によって早期に症状が軽快しました。しかし、数カ月後に同様の咳が再発して、同じ治療をしていますが、今回は治りません。なぜでしょうか?
まず最初の診断が正しかったかどうかの検証が必要です。
特に専門的検査を行わずに症状のみで“咳喘息”を疑い、すぐに喘息治療して症状がなくなった場合、次の2つの疑陽性を考えます。
①治療薬によって軽快したのではなく自然軽快しただけ、または②プラセボ効果(薬を“飲んだ”という行為により無意識に効果が生じるものと思い込む効果)を考えなくてはいけません。
要するに“咳喘息”の診断が正しくなかったのか否か(別の疾患である可能性)を検証する必要があります。
このようなケースでは咳を専門とする医療機関へ受診して、専門的検査を含めた専門的な診療で再度診断し直すことをお勧めします。
以前、長引く咳に対して某クリニックで専門的検査を行い、喘息治療によって症状が軽快して、“咳喘息”と診断されました。今回、数週間前から同様の咳が再発して、同じ治療をしていますが、今回は治りません。なぜでしょうか?
以前、専門的検査を行い、喘息治療で咳が軽快したようなので“咳喘息”の診断で間違いなさそうです。その場合、まず薬剤の増量や薬剤変更を行い、次に別の疾患の合併や“咳過敏症症候群”の関与を検討する必要がありそうです。
咳を専門とする医療機関へ受診することをお勧めします。
咳喘息と診断され、今は治療によって治まっていますが、再燃(症状が再び出ること)が心配です。再燃するかどうかは予測できるのでしょうか?
例えば、糖尿病の治療中の方は定期的に血液検査(血糖値・HbA1c)、高血圧の方は血圧測定により病状をモニタリングします。
喘息/咳喘息でもモニタリングする方法としてスパイロメトリーや呼気中一酸化窒素濃度(FeNO)の測定があり、定期的にそれらでモニタリングすることで再燃を予測して対応することができます。
喘息/咳喘息は糖尿病や高血圧と同様に増悪・軽快を繰り返す慢性疾患と同様の位置づけと考え、治療中のモニタリングは重要だと考えます。
長引く咳とは
「長引く咳」とは、発症後3週間以上持続する咳嗽(遷延性・慢性咳嗽)のことを言います。発症後3週間未満の咳嗽は急性咳嗽と呼び、その原因の多くは感冒を含む気道感染ですが、持続期間が長くなるにつれて感染症の頻度は低下し、慢性咳嗽(発症後8週間以上の咳嗽)においては感染症そのものが原因となることはまれです。
長引く咳でお困りの方へ
長引く咳の原因には、自然に治ってしまう風邪(かぜ)から死に直結する心臓病、肺癌まで様々です。原因が死に直結しない疾患であっても、咳をすることは大きなエネルギーの消費となり、患者さんのQuality of Life(生活の質)の低下は著しいものです。
咳のために夜間の睡眠が妨げられたり、仕事の効率が悪くなったりします。
また、周囲の人に不快感を与えたり、そのことが気になりストレスを感じる人も少なくないはずです。特にコロナ禍以降は周囲の視線が気になり、外出を控えるようになる方もおられます。
咳の合併症は様々ありますが、女性で問題になりやすいものに腹圧性尿失禁(いわゆる“尿もれ”)があります。尿失禁は慢性咳嗽の半数にのぼるとも言われています。
また、咳の際の胸腔・腹腔内圧の急激な上昇が、中枢神経・頭蓋内圧の上昇をもたらして起こる咳頭痛を来すこともあります。
重症になると肋骨骨折や咳失神(強い咳で意識を失う)を起こすこともあります。
このように、長引く咳によって本来の日常生活に大きな制限が生じてしまう方も少なくなく、体のみならず心の健康にも影響します。
当院では咳のストレスからできる限り早く解放されるように努力しております。
長引く咳の原因疾患
- 気管支喘息、アレルギー関連疾患
- 難治性慢性咳嗽/咳過敏症症候群
- 感染性咳嗽
- COVID-19(新型コロナウイルス感染症)
- 結核・非結核性抗酸菌症(NTM)症
- 感染後咳嗽
- ウイルス・百日咳
- マイコプラズマ・肺炎クラミジア
- 慢性気道炎症性疾患
- 胃食道逆流症(GERD)
- 睡眠時無呼吸症候群
- 間質性肺炎
- 胸部悪性腫瘍(肺癌など)
- 薬剤による咳嗽
長引く咳の原因は単独疾患とは限りません
「長引く咳」の原因が単独疾患の場合、その診断・治療は比較的容易と言えます。
しかし、原因疾患が2つ以上合併していることが多く、診断・治療に難渋することがあります。
例えば「咳喘息」と「後鼻漏」合併症例の場合、当初「咳喘息」に対する吸入ステロイド薬などの喘息治療のみでは症状の改善が得られず、詳細な問診などにより「後鼻漏」を合併していることに気付くことがあります。後鼻漏の原因となっている「アレルギー性鼻炎」や「副鼻腔炎」への治療介入により、咳が完全に消失するというケースをしばしば経験します。
その他「長引く咳」の原因には様々な疾患が考えられます。前述の疾患は比較的、生命予後に直接関与しない病態ですが、時には重篤な状態になってしまうような呼吸器感染症(肺炎、結核・非結核性抗酸菌症(NTM)症、インフルエンザ、マイコプラズマ呼吸器感染症、クラミジア呼吸器感染症、百日咳など)、また診断・治療が遅れると死に直結するような重篤な疾患(肺癌、うっ血性心不全、肺塞栓症)が潜んでいることがあり、注意が必要です。
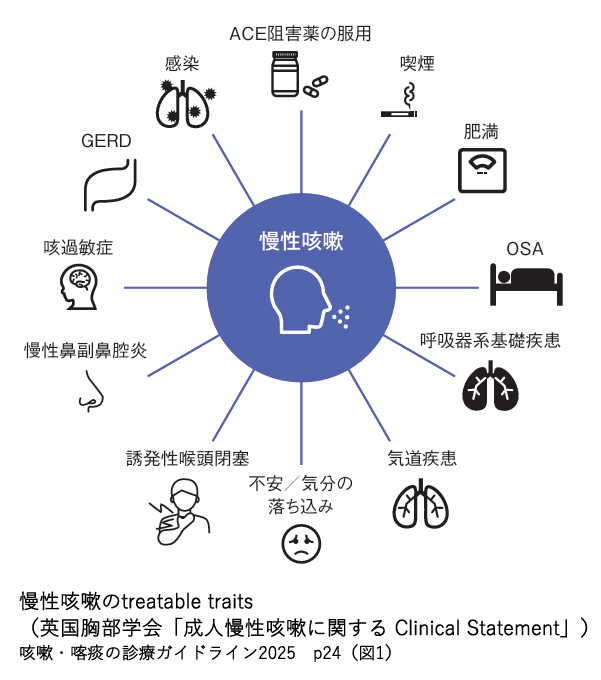
長引く咳の診療においてTreatable traits*を意識して咳の特徴を評価して治療を進めることが重要
*Treatable traits:「治療可能な特性(traits)」を個々の患者ごとに見出して治療介入する考え方
長引く咳の診療においては、原因疾患(咳喘息・胃食道逆流症・後鼻漏(慢性鼻副鼻腔炎を含む)・睡眠時無呼吸症候群(OSA)など)に加えて、症状を悪化させる外的因子(感染・喫煙・咳の原因となる薬剤(ACE阻害薬)の服用など)や内的因子(上気道疾患・肥満・うつなどの併存症)をtraits(治療可能な特性)として治療を進めます。
また、原因疾患の治療でも改善が不十分な咳と原因不明の咳からなる「難治性慢性咳嗽」があり、咳嗽の難治化が問題になることがあります。その根底にtraitsの1つとして注目されている「咳過敏症(CHS:cough hypersensitivity syndrome)」という概念があり、それを見過ごして行われる「原因疾患」だけの治療では、しばしば不成功に終わることがあり、注意が必要です。
咳の専門的検査
当院はすべての検査が可能です!
咳診療における基本的検査
成人の長引く咳の診療(咳専門外来)において、すべての咳の患者さんに対して推奨される基本的検査は以下のものです1)2)3)。
※これらを実施せず(簡単な問診のみで検査せずに治療を行うなど)に診療を進めると、診断・治療を失敗する恐れが出てくるので注意を要します。
① 胸部単純X線撮影(胸部レントゲン検査)
② 末梢血好酸球数(血液検査)
③ スパイロメトリー
④ FeNO(呼気中一酸化窒素濃度)測定

引用文献
1)日本呼吸器学会咳嗽・喀痰の診療ガイドライン第2版作成委員会(編).咳嗽・喀痰の診療ガイドライン2025. 東京. メディカルレビュー社: 2025: 26-29.
2)Parker S, Smith JA, Birring SS, et al. British Thoracic Society Clinical Statement on chronic cough in adults. Thorax. 2023; 6(suppl6): 3-19.
3)Song W-J, Dupont L, Birring SS, et al. Consensus goals and standards for specialist cough clinics : the NEUROCOUGH international Delphi study. ERJ Open Res. 2023; 9: 00618-2023.
呼吸生理検査
① スパイロメトリー
成人咳嗽・喘息診療において行うべき重要な基本的検査
スパイロメトリーは、成人咳嗽・喘息診療において行うべき重要な基本的検査1)の1つであり、喘息において気流制限(呼吸の能力)を測定する基本的な検査です。
気管支喘息・咳喘息が疑われる方では、診断においてスパイロメトリーを行うことが強く推奨されており、治療効果判定にも使用されます。
また、治療により症状が安定している場合でも定期的にスパイロメトリーを実施することが望ましい2)とされています(モニタリングの重要性)。
参考文献
1)日本呼吸器学会咳嗽・喀痰の診療ガイドライン第2版作成委員会(編).咳嗽・喀痰の診療ガイドライン2025. 東京. メディカルレビュー社: 2025: p29.
2)日本アレルギー学会喘息ガイドライン専門部会(編).喘息予防・管理ガイドライン2024 . 東京: 協和企画; 2024; p67.
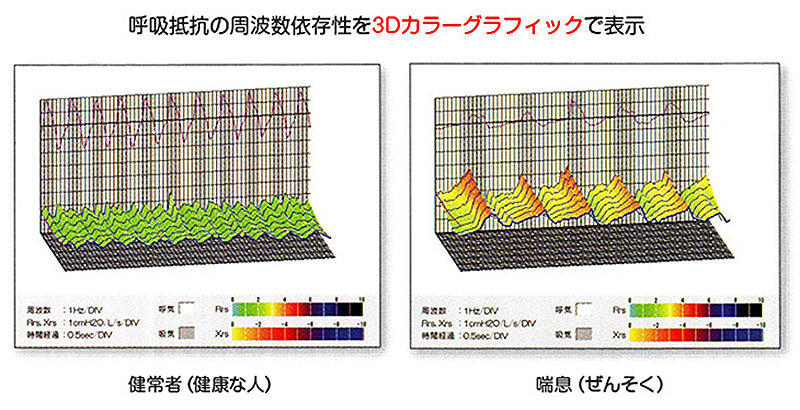
② 呼吸抵抗測定(オシロメトリー:広域周波オシレーション検査)
スパイロメトリーでは測定できない呼吸抵抗が測定できる検査で、検査を受ける方にやさしい検査

この検査が可能な施設は全国で約500施設のみ(2025年時点)
オシロメトリーの特徴
- 安静換気・短時間で簡便に測定することができ、小児や高齢者でも容易に検査可能1)。
- スパイロメトリーとオシロメトリーはそれぞれの検査結果が完全に相関しない2)ため、オシロメトリーはスパイロメトリーに代わるものではなく、両方を相互的に使うことが望ましい。
- オシロメトリーの気管支拡張薬に対する反応がスパイロメトリーよりも鋭敏である特性を活かし、β2刺激薬による可逆性が咳喘息の診断に有用3)4)。
- 遷延性・慢性咳嗽診療において、オシロメトリー(MostGraph®)とFeNO測定(一酸化窒素ガス分析)と合わせて検査することにより、咳喘息の診断がより確実なものになる5)。
検査方法
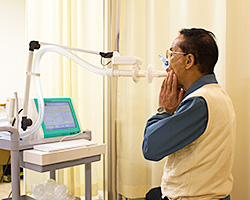
- 鼻にクリップをします。
- マウスピースを口でくわえます。
- 頬を両手で軽く押さえます。
- 20秒間、楽に呼吸をします。
- 結果が出ます。
簡単に検査ができます。
引用文献
1)日本呼吸器学会咳嗽・喀痰の診療ガイドライン第2版作成委員会(編).咳嗽・喀痰の診療ガイドライン2025. 東京. メディカルレビュー社: 2025: p27.
2)Mori K, Shirai T, et al. COPD. 2011; 8:456-63.
3) 加藤 冠, 田中裕士, 遷延性・慢性咳嗽を呈した咳喘息の診断におけるオシレーション法の有用性. アレルギー.2018; 67:759-66.
4)Watanabe H, Shirai T, Akamatsu T, et al. Forced oscillatory parameters in reversibility testing as predictors for chronic cough responsive to inhaled corticosteroid/long-acting β2 agonist. Ann Allergy Asthma Immunol.2019; 122: 335-6.
5)市川裕久, 永井仁志, 森規子ら. 咳嗽診療における呼気中NOとモストグラフの有用性の検討. 日本呼吸ケア・リハビリテーション学会誌. 2015, 25(2):253-257.
③ 気道可逆性検査(気管支拡張薬吸入検査)
気管支喘息や咳喘息の診断精度を高めるために行う検査
この検査は、気管支拡張薬(短時間作用性β2刺激薬)を吸入する前後で息を吐きだす力の変化を比較し、気道がどの程度改善するかを調べることで、喘息特有の「気道の可逆性(せまくなった気道が薬で広がる性質)」を確認します。
【検査方法】
- スパイロメトリーまたはオシロメトリーで、現在の呼吸状態を測定します。
- 気管支拡張薬(短時間作用性β2刺激薬)を吸入します。
- 吸入後約15分ほど休憩してから、再度スパイロメトリーまたはオシロメトリーで測定します。
- 吸入前後の差を比較し、改善の有無を評価します。
- 検査は痛みを伴わず、全体で30分程度で終了します。
【検査前の注意点】
この検査は、検査前に喘息治療薬を使用していると正確な結果が得られないため、検査の24~48時間前から喘息治療薬の休薬が必要です。
すでに治療しておられる方は休薬によって咳や息苦しさが悪化する場合があるため、検査前に相談させて頂きます。可逆性試験の実施が難しいようなら、他の検査や経過観察で評価を行います。
スパイロメトリーによる気道可逆性検査
スパイロメトリーを使用して、短時間作用性β2刺激薬(SABA)での吸入前と約15分後に1秒量を測定し、改善率:12%以上かつ改善量が200mLの場合に有意な可逆性があると判定します1)。咳喘息患者での可逆性は気管支喘息患者の方と健常者の中間的な値に留まることが多いですが、SABA吸入後に咳症状が軽快することには診断的意義があります2)。

広域周波オシレーション法(オシロメトリー)による気道可逆性検査
広域周波オシレーション法(オシロメトリー)は気管支拡張薬に対する反応(気管支拡張能の検出)がスパイロメトリーよりも鋭敏です。その特性を活かし、特定の指標(R5・AX)のSABAによる可逆性が咳喘息の診断に有用です3)4)。

引用文献
1)日本アレルギー学会喘息ガイドライン専門部会(編).喘息予防・管理ガイドライン2024 . 東京: 協和企画; 2024.
2)Irwin RS, FrenchCT, Smyrmion NA, et al. Arch Intern Med. 1997; 157: 1981-7.
3)加藤 冠, 田中裕士, 遷延性・慢性咳嗽を呈した咳喘息の診断におけるオシレーション法の有用性. アレルギー.2018; 67:759-66.
4)Watanabe H, Shirai T, Akamatsu T, et al. Forced oscillatory parameters in reversibility testing as predictors for chronic cough responsive to inhaled corticosteroid/long-acting β2 agonist. Ann Allergy Asthma Immunol.2019; 122: 335-6.
気道炎症の評価
呼気中一酸化窒素濃度(FeNO)測定
喘息・咳喘息などの好酸球性気道炎症のバイオマーカーである呼気中に含まれる一酸化窒素濃度(FeNO)を測定

一酸化窒素ガス分析の特徴
- 咳喘息(せきぜんそく)、喘息(ぜんそく)の診断に役立ちます(総合呼吸抵抗測定装置など他の検査と組み合わせることで診断率アップ)。
- 咳喘息・喘息の調子が良いかどうかの指標となります(モニタリングに有用)。
- 治療効果の判定に役立ちます。
- 小児の方でも片手で持てる軽量な(約150g)ハンドルを使用。
- 優しい呼吸で検査し、検査時間は測定開始から結果表示まで約1分30秒です。
検査実績(年間:2024年9月~2025年8月)
兵庫県内トップクラスの実績!(内科クリニック対象)
(※2025年 某社 検査消耗品実績調べ)
| 検査項目 | 件数 |
| 呼吸機能検査 | 1,316 |
| 呼吸抵抗検査(MostGraph-02) | 1,134 |
| 一酸化窒素ガス分析(NOIX-VERO) | 1,319 |
検査室における感染対策の取り組み
室内空気汚染の清浄化
呼吸機能検査室にはクリーンパーテーション®(HEPAフィルタとファンを搭載したパーティションタイプの装置)を設置して、医療従事者の保護と室内汚染空気の清浄化を実施。

換気の徹底(密閉の回避)
呼吸機能検査室の換気扇・サーキュレーターを常時稼働させ、窓を可能な限り開放。
「長引く咳」の原因疾患の中で頻度の高い疾患の一部
咳喘息
「咳喘息」は慢性咳嗽の原因疾患として最も頻度が高い疾患ですが、“確定診断”は意外と難しく、咳が短期間でなくならないことも少なくありません!
概念
喘鳴(ゼイゼイ)や呼吸困難(息苦しさ)を伴わない長引く咳が唯一の症状で、呼吸機能検査(スパイロメトリー)による末梢気道閉塞の指標でしばしば低値を示し、気道過敏性が軽度亢進しています。気管支拡張薬(β2刺激薬など)が有効で定義される喘息の亜型(咳だけを症状とする喘息)です。慢性咳嗽の原因疾患として最も頻度が高い疾患です。
症状(臨床像)
咳嗽は、就寝時・深夜あるいは早朝に多く認められますが、昼間のみまたは一日中(日内差がない)咳を認めるケースもあります。症状の季節性がしばしば認められます(例:冬季や花粉症の時期に症状が出やすい)。喀痰を伴わないことが多いが、湿性咳嗽の場合も少なくありません(例:風邪や気管支炎を併発している時)。
小児では男児にやや多く、成人では女性に多いとされています。上気道炎・冷気・運動・受動喫煙を含む喫煙・雨天・湿度の上昇・花粉や黄砂の飛散などが増悪因子です(例:冬季に屋内から屋外に出た時、台風時期、花粉症時期など)。
診断
下記の診断基準は専門施設以外で行う“治療的診断”に基づくものであり、“確定診断”を行うには、診断前に専門的検査を行うことや、治療中に専門的検査を用いて客観的に治療効果を確認することが重要です!
咳喘息の診断基準:下記1~2のすべてを満たす
1.喘鳴を伴わない咳嗽が8週間以上持続。聴診上もwheezeを認めない。
2.気管支拡張薬(β2刺激薬など)が有効。
1.3~8週間の遷延性咳嗽であっても診断できる。3週間未満の急性咳嗽では、安易な診断により感染症/感染後咳嗽への過剰治療にならないように留意する。
2.β2刺激薬への反応には個人差もあり、咳喘息でも無効の場合があるので留意する。
参考所見
- 末梢血・喀痰好酸球増多、FeNO濃度高値を認めることがある(後二者は診断的特異度が高い)。
- 気道過敏性が亢進している。
- 咳症状にはしばしば季節性や日内差がある。1日のうちでは夜間~早朝にも認めることが多い(夜間・早朝のみの咳であれば咳喘息を強く疑える)。
- 約半数にアレルギー性鼻炎を合併する。
FeNO:呼気中一酸化窒素濃度。
診断における検査・薬物効果
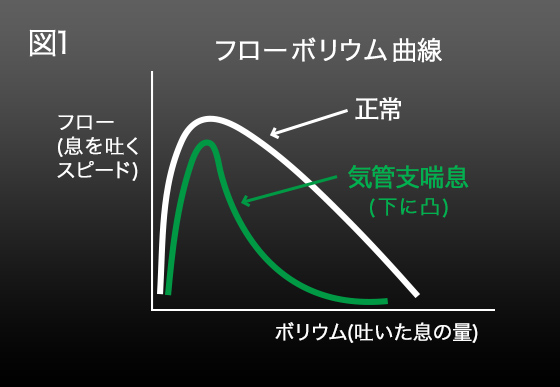
a.スパイロメトリー
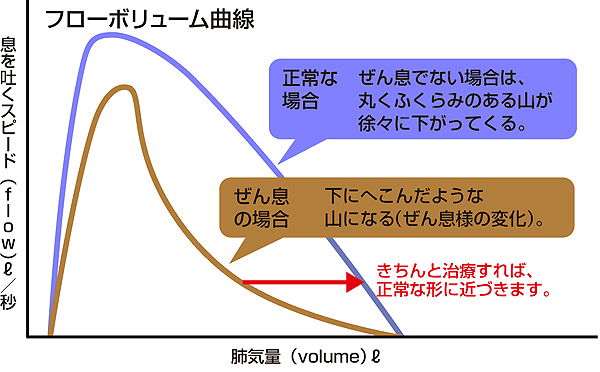
1秒量は正常範囲内のことが多いが、V25など末梢気道閉塞の指標はしばしば低値になります。
気管支喘息のようにフローボリューム曲線の下降脚が下に凸になる所見で視覚的に確認でき、参考になります(図1)。
b.気道可逆性検査
咳喘息患者さんのスパイロメトリーによる1秒量は、可逆性検査の前値が正常~軽度低値に留まる場合が多く、有意な可逆性は証明しづらいとされています。
一方、スパイロメトリー(1秒量)による気道可逆性検査より鋭敏とされているオシロメトリー(広域周波オシレーション検査:MostGraph®のR5、AX)を用いたβ2刺激薬可逆性検査が咳喘息の診断に有用とされています1)2)。
c.2型炎症マーカー
FeNO濃度は咳喘息や咳優位型喘息で多くの症例で上昇し、補助診断に有用です3)。
しかし、FeNO低値例(カットオフ値を下回る)が少なくないことに留意する必要があります。
→FeNOが低値の場合でも咳喘息の診断を除外できません。
d.アレルギー検査
アレルゲンの特定につながります。総IgE値、特異的IgE抗体が汎用されていますが、診断の参考所見にとどまります。
e.気管支拡張薬の効果
吸入β2刺激薬による咳の改善は咳喘息に特異的な所見であり4)、これによりある程度診断できます。ただし、気管支拡張薬はCOPD(慢性閉塞性肺疾患)の咳に有効であることから、喫煙歴がある方では留意が必要です。気管支拡張薬の中では安全性、効果が劣るテオフィリン製剤は推奨されません。
またβ2刺激薬への反応性には遺伝的な個人差があり、好酸球性炎症・気道過敏性・咳症状が軽度な咳喘息例では効きにくい5)ため、β2刺激薬が無効でも咳喘息は否定できません。
引用文献
1)加藤冠, 田中裕士. 遷延性・慢性咳嗽を呈した咳喘息の診断における強制オシレーション法の有用性. アレルギー. 2018; 67: 759-66.
2)Watanabe H, Shirai T, Akamatsu T, et al. Forced oscillatory parameters in reversibility testing as predictors for chronic cough responsive to inhaled corticosteroid/long-acting β2 agonist. Ann Allergy Asthma Immunol.2019; 122: 335-6.
3)Asano T, Takemura M, Fukumitsu K, et al. Diagnostic utility of fraction exhaled nitric oxide in prolonged and chronic cough according to atopic status. Allergology International. 2017;66:344-350.
4)Irwin RS, French CT, Smyrnios NA et al. Interpretation of positive results of a methacholine inhalation challenge and 1 week of inhaled bronchodilator use in diagnosing and treating cough-variant asthma. Arch Intern Med. 1997; 157: 1981-7.
5)Yi F, Han L, Liu B, et al. Determinants of response to bronchodilator in patients with cough variant asthma –A randomized, single-blinded, placebo-controlled study. Plum Pharmacol Ther. 2020; 61: 101903.
治療
治療方針は「典型的喘息」と基本的には同様で、吸入ステロイド薬(ICS)が第一選択薬ですが、近年では有効性・速効性に優れる吸入ステロイド薬/長時間作用性β2刺激薬 配合剤(ICS/LABA)が初期治療から広く用いられています。効果がない場合はそれらの増量を検討します。
咳喘息の咳の発生機序には①好酸球性の気道炎症と気道過敏性亢進をベースに生じる気管支平滑筋の収縮、②咳感受性(CRS)亢進1)をベースとした気道壁表層の咳受容体への刺激によるもの(知覚神経過敏)があります。
ICSやICS/LABAは気管支平滑筋の収縮に対して有効ですが、CRSへの改善効果が乏しいため2)3) 、ICSやICS/LABAに反応不十分な場合は、それらの増量よりもCRSに改善効果がある吸入長時間作用性抗コリン薬(LAMA)4)5)による治療を選択します。
その他、ロイコトルエン受容体拮抗薬(LTRA)には抗炎症効果およびCRSの抑制効果6)があります。
急な増悪時には吸入短時間作用性β2刺激薬(SABA)を頓用で用います。
引用文献
1)Nakajima T, Nishimura Y, Nishiuma T, et al. Cough sensitivity in pure cough variant asthma elicited using continuous capsaicin inhalation. Allergology International. 2006 Jun;55(2):149-55.
2)Kanemitsu Y, Matsumoto H, Oguma T, et al.Independent Factors Contributing to Daytime and Nighttime Asthmatic Cough Refractory to Inhaled Corticosteroids. J Investig Allergol Clin Immunol. 2019; 29: 30-9.
3)Nieto L, de Diego A, Perpina M, et al. Cough reflex
4)Fukumitsu K, Kanemitsu Y, Asano T et al. Tiotropium attenuates refractory cough and capsaicin cough reflex sensitivity in patients with asthma. J Allergy Clin Immunol Pract. 2018: 6: 1613-20.e2.
5)Fukumitsu K, Kanemitsu Y, Kurokawa R, et al. Tiotropium for refractory cough in asthma via cough reflex sensitivity: A randomized, parallel, open-label trial. Ann Allergy Asthma Immunol. 2023; 131: 59-68e3.
6)Takemura M, Niimi A, Matsumoto H, et al. Clinical physiological and anti-inflammatory effect of montelukast in patients with cough variant asthma. Respiration. 2012; 83: 308-15.
予後
吸入ステロイド薬の使用が不十分だった時代に成人咳喘息では30~40%にみられた典型的喘息への移行1)は、診断時からの早期に吸入ステロイド薬を使用することで、典型的喘息への移行率が低下します2)。 増悪を繰り返す難治例では、非難治例(ICS低用量で改善)に比較して3年間の観察での1秒量の経年低下が有意に大きく3)、難治例では重症化しやすい。
引用文献
1)Nakajima T, Nishimura Y, Nishiuma T, et al. Characteristics of patients with chronic cough who developed classic asthma during the course of cough variant asthma: a longitudinal study. Respiration. 2005 Nov Dec;72(6):606-11.
2)Matsumoto H, Niimi A, Takemura M, et al. Prognosis of cough variant asthma: a retrospective analysis. J Asthma. 2006; 43: 131-5.
3)Niimi A, Matsumoto H, Mishima M, et al. Eosinophilic airway disorders associated with chronic cough. Pulm Pharmacol Ther. 2009; 22: 114-20.
長期治療
吸入ステロイド薬(ICS)を中心とする治療で大多数の症例で咳は速やかに軽快し、薬剤を減量できるが、治療中止によりしばしば再燃します1)。症状が持続する重症度の高い患者さんでは必然的に長期に治療継続が必要です。特に長期治療が求められる患者像は、①増悪の多い難治例、②アレルゲン持続曝露例(例:アレルゲンであるペットを長期間飼っている)、③喫煙継続例などです2)。
専門的施設では喘息に準じた呼吸機能(スパイロメトリー)や2型炎症マーカー(FeNO)に基づく長期治療が重要です(モニタリングの重要性)。
また、非専門施設での診療も想定した現実的な長期治療の推奨2)3)を以下に示します。
通年性に症状がある方などでは、2~3か月ごとに症状を評価し、無症状かほぼ無症状ならICS以外の長期管理薬を1剤ずつ減らしていき、さらにICSを半減します。治療開始1~2年後にICSを最低用量(中用量の半分)まで減量できて無症状なら中止を考慮します。ただし、再燃の可能性があるので注意を要します。
また、過去数年以上再現性をもって一定の季節にだけ咳症状が生じていれば、喘息における推奨に基づいて症状の生じる時期に治療を開始し、季節が過ぎれば一旦治療を中止します。
ただし、このようなケースでも経過中に通年性に移行することがあり、その場合は通年性の治療方法に切り替えて継続治療します。
引用文献
1)Matsumoto H, Niimi A, Takemura M, et al. Prognosis of cough variant asthma: a retrospective analysis. J Asthma. 2006; 43: 131-5.
2)Niimi A, Narrative Review: how long should patients with cough variant asthma or non-asthmatic eosinophilic bronchitis be treated? J Thorac Dis. 2021; 13: 3197-214.
3)咳嗽・喀痰の診療ガイドライン 第2版 2025 p111(一般社団法人 日本呼吸器学会 発刊)
症例でみる咳喘息
【院長が経験した 専門的検査を加えて確定診断して、粘り強く治療することで軽快した咳喘息症例】
70歳代女性。約20年前から「発作性の咳」に悩まされていました。他院(3医療施設(市民病院を含む)にて診療を受け、“咳喘息”の確定診断はされない状態でしたが、鎮咳薬のほかに吸入ステロイド薬などを長期間処方されていました。しかし、咳は改善せず。患者さんは“体質”と考えて、あきらめておられていましたが、知人の紹介で当院を受診されました。
専門的検査などを行い、改めて“咳喘息”と確定診断。それまで処方されていた吸入薬の増量やデバイス(種類)変更、様々な薬剤の併用により、数カ月かかりましたが、最終的に咳が完全に消失。 20年ぶりに咳のない日常生活を取り戻して頂いたケースがあります
“長引く咳はコロナ後遺症だと思っていたら、実は‥‥”
【院長が経験した 新型コロナウイルス感染症(軽症)を契機に咳が6週間以上遷延した咳喘息症例】
健康だった30歳代の方が、新型コロナウイルス感染症に罹患。感染当初の症状は発熱・悪寒・頭痛・味覚/嗅覚障害・咳・咽頭痛・鼻汁・鼻閉・倦怠感を認め、典型的な症状が全て揃っていた。保健所からの指示で入院は叶わず自宅療養。自宅療養中にオンライン診療でかかったクリニックから解熱剤や鎮咳薬が処方された。夜間睡眠障害を伴う激しい咳や発熱が続き、大変な思いをしたものの、幸いにも数日後には解熱して10日間の自宅療養が終了。その後、ほとんどの症状が軽快したが、咳だけが続いていた。そのため、耳鼻咽喉科クリニックを受診したが、全く改善せず。何とか社会復帰(職場復帰)したが、会話時に悪化する発作性の激しい咳により仕事に支障が出ていたため、コロナ感染6週間後に当院を受診されました。患者さんのイメージで咳は“コロナ後遺症”だと思っておられたようです。
初診時に詳細な問診や各種検査にて、長引く咳の原因は“コロナ後遺症”ではなく「コロナ感染による咳喘息の症状出現・遷延」を疑いました。問診にて“数年前に3カ月の長引く咳”の既往(鎮咳薬は無効)がありました。初診時から喘息治療を開始したところ、咳症状は徐々に改善し、約2週間後には咳が完全に消失。日常生活を取り戻すことができました。
後鼻漏による咳嗽
疫学・臨床像
欧米では喘息と後鼻漏が慢性咳嗽の重要な原因とされており、後鼻漏の原因は慢性副鼻腔炎が39%、アレルギー性鼻炎が23%とされています。
慢性副鼻腔炎による後鼻漏は咳嗽の原因となります。しかし慢性副鼻腔炎の後鼻漏を有する患者さん全てが咳嗽を訴えるわけではないので、その発生機序には不明な点があります。
治療
治療は咳嗽自体を中枢性鎮咳薬などで止めるのではなく、咳嗽の原因である後鼻漏を止めることを優先します。慢性副鼻腔炎の後鼻漏による咳嗽には14員環マクロライド系抗菌薬や去痰薬(気道粘液調整・粘液正常化薬)が有効です。通年性アレルギー性鼻炎の後鼻漏による咳嗽にヒスタミンH1受容体拮抗薬は有効です。
【院長が経験した後鼻漏症例】
約2カ月間の「長引く咳」に対して、他院(呼吸器・アレルギー非専門医)にて咳喘息と診断(診断の方法などは不明ですが…)。吸入ステロイド薬にて約半年間治療していましたが、咳は全く改善せず。知人の紹介で当院を受診。問診・アレルギー鼻炎における質問票、詳細な診察、喘息に関する特異的な検査を実施。その結果、咳喘息は否定的であり、最終的に「アレルギー性鼻炎による後鼻漏」と診断。適切な治療により約10日間で咳が消失しました。
半年間にわたって効果のない治療を行い、症状の消えなかった患者さんが大変喜んでおられたケースでした。
【咳喘息との合併】
後鼻漏の原因の23%がアレルギー性鼻炎とされており、気管支喘息の患者さんの約80%にアレルギー性鼻炎を合併していることが知られています。咳喘息の患者さんにも一定の方が後鼻漏症状を合併しており、後鼻漏症状が咳の改善に悪影響を及ぼすという報告(1)があり、咳喘息患者さんに後鼻漏症状の有無を確認することが重要で、後鼻漏症状の原因となっているアレルギー性鼻炎などの治療を同時に行うことが肝要です。
文献(1)Nakajima T, Nagano T, Nishimura Y. Retrospective Study of the Effects of Post-nasal Drip Symptoms on Cough Duration. in vivo. May 2021, 35 (3) 1799-1803.
副鼻腔気管支症候群による咳嗽
概念・定義
副鼻腔気管支症候群とは、副鼻腔(上気道)と気管支・肺(下気道)に慢性・反復性の好中球性の炎症を合併した病態です。上気道の病変は慢性副鼻腔炎(一般に上顎洞が主病変部位)、下気道の病変は慢性気管支炎、びまん性気管支拡張症、びまん性汎細気管支炎を示し、上・下気道ともに好中球主体の炎症です。
疫学
慢性気管支炎とびまん性気管支拡張症では約40~50%、びまん性汎細気管支炎では約80%に副鼻腔炎を合併するともいわれています。慢性副鼻腔炎の患者さんにおいて気管支喘息の合併は20~30%ですが、実際に咳嗽や喀痰を合併しているのは、数%程度であろうと推測されています。副鼻腔気管支症候群の正確な罹患率は調べられていませんが、慢性咳嗽患者さんの8~15%との報告があります。
症状(臨床像)
症状は膿性痰を伴う湿性咳嗽が断続的にあることが特徴です。発熱・喘鳴・後鼻漏がひどくなったり軽くなったりして長期間継続します。副鼻腔単純レントゲンやCTで上顎洞に陰影を認めますが、骨欠損はありません。内科医は耳鼻咽喉科医と共同で診断治療することが多いです。
診断のポイント
- 呼吸困難を伴わない咳嗽(しばしば湿性)が8週間以上継続する。
-
- 後鼻漏、鼻汁および咳払いといった副鼻腔炎に伴う自覚症状。
- 上咽頭や中咽頭における粘液性ないし粘液膿性の分泌物(後鼻漏)の存在ないし副鼻腔炎に伴う他覚的所見が存在する。
- 副鼻腔炎を示唆する画像所見がある。
これら3つの所見のうち、1つ以上認めることです。
治療
14員環マクロライド系抗菌薬や去痰薬が有効です。
マクロライド少量長期投与に抵抗性を示す副鼻腔炎は、鼻茸を伴う場合が多いです。その場合は耳鼻咽喉科医による診療が必要となり、鼻茸の有無を確認します。鼻茸が存在する場合は耳鼻咽喉科による外科的治療が必要となります。
鑑別診断
副鼻腔気管支症候群と鑑別を要するものに、好酸球性副鼻腔炎があります。好酸球性副鼻腔炎は気管支喘息を伴う難治性副鼻腔炎であり、好酸球浸潤が優位な炎症を起こしています。耳鼻咽喉科医における診療が重要となります。
胃食道逆流症(GERD)による咳嗽
概念・定義
GERDは「胃内容物が食道に逆流すること(GER)によって生じる食道粘膜障害と煩わしい症状のいずれか、または両者を引き起こす疾患」と定義され、食道粘膜障害を有する「逆流性食道炎」と、症状のみを認める「非びらん性胃食道逆流(nonerosive reflux disease:NERD)」に分類されます。
健常者でも生理現象として1日50回程度のGERが無症候性に生じますが、GERD患者では食道への胃内容物の逆流によって食道症状である胸やけ、吞酸、おくび(げっぷ)(定型症状)や非心臓性胸痛(非定型症状)を自覚します。
食道外症状として、GERDとの関連性が確立されている症状に「喉頭炎」「咳」「喘息」「歯の酸蝕症」、GERDとの関連が推測される症状として「咽頭炎」「副鼻腔炎」「特発性肺線維症」「反復性中耳炎」があります。
発生機序
GERによる咳嗽の発生機序として、2つの考え方があります。1つは、GERで食道下端部に存在する迷走神経末端が刺激され、反射性に気道に分布する迷走神経を刺激して咳嗽が発生するという考え(reflex theory)で、もう1つは、食道に逆流した胃内容物が気道に微量誤嚥され、気道炎症を惹起して咳嗽を発生するという説(microaspiration theory, reflux theory)です。加えて、咳嗽によりGERが増加し、咳嗽をさらに悪化させるというthe cough reflux self-perpetuating cycle(咳嗽-逆流自己悪循環)も考えられています。
症状(臨床像)
refluxによる咳には食道裂孔ヘルニアなどの恒常的なLES弛緩(胃から食道への胃内容物の逆流防止作用の破綻)の関与が大きく、臥位で逆流しやすいため、夜間に好発し食道症状を伴うことが多いです。この機序が想定される咳嗽患者は高齢で肥満の方が多いです。
一方、臥位時や睡眠中には生じにくいreflexによる咳は、昼間に多く食道症状が乏しく、比較的若年で他の原因疾患の合併例が多いです。実際にGERDは他の疾患とともに慢性咳嗽の原因となることが多く、その頻度としては咳喘息が多いです。
GERDが寄与する咳嗽患者は寄与しない患者に比し、罹病期間や鎮咳が得られるまでの期間が長期で、疾患特異的治療による咳の改善率が低いです。GERDによる慢性咳嗽患者の臨床像は、会話/起床/食事に伴う咳の悪化、咳払い、胸やけ、発声障害などの報告があります。なおGERD咳嗽患者さんのうち食道症状を呈するのは25%に過ぎないとの報告があります。
診断
胃カメラで逆流性食道炎がなくてもGERDは否定できません!
病歴が重要で、問診票も有用です。GERDによる咳嗽に対するFSSG(F-スケール)が有用ですが、消化器症状にほぼ特化した質問票であり、食道症状が乏しい患者さんも少なくないため、他の質問票(HARG質問票など)の併用も有用とされています。
上部消化管内視鏡検査(胃カメラ)は食道裂孔ヘルニアや食道のびらん(逆流性食道炎)の確認には有用ですが、GERD咳嗽患者の約2/3で逆流性食道炎を認めません。
治療
1)薬物治療
- ① 酸分泌抑制薬
- PPI(プロトンポンプ阻害薬)、P-CAB(カリウムイオン競合性アシッドブロッカー)
- ② 消化管運動機能改善薬
- アセチルコリンエステラーゼ阻害薬(アコチアミド)、六君子湯、ドーパミンD2受容体拮抗薬(イトプリドなど)、セロトニン 5-HT4受容体作動薬(モサプリド)など
2)保存的療法
単独での有用性はありませんが、GERDの危険因子(肥満、喫煙、激しい運動、飲酒、カフェイン、チョコレート、高脂肪食、炭酸飲料、柑橘類、トマト製品など)の回避はしばしば有効です。
食事療法、肥満患者(BMI:25kg/m2以上)における減量、逆流対策(就寝前3時間以内の絶飲食、睡眠中の上半身挙上)は薬物治療よりも優先されます。
- 参考文献
- 「咳嗽・喀痰の診療ガイドライン第2版 2025(一般社団法人 日本呼吸器学会 発刊)」
COVID-19(新型コロナウイルス感染症)による咳嗽
COVID-19の病態と臨床像
COVID-19は severe acute respiratory syndrome coronavirus 2(SARS-CoV-2)による感染症であり、2019年に中国武漢で最初に発見され、世界中に拡がりパンデミックを起こしました。SARS-CoV-2の主要な感染経路としては無症状病原体保有者を含む感染者の咳、くしゃみ、会話などによって排出されたウイルスを含む飛沫やエアロゾルの吸入が考えられます。潜伏期間は1~14日とされ、曝露後5日程度で発症することが多いです。
COVID-19の急性期の症状としては発熱が最も多く(78%)、咳嗽(57%)、倦怠感(31%)と続いています。
COVID-19の罹患後症状の定義
COVID-19の罹患後症状は post COVID-19 condition, post-COVID conditions, long COVID, post acute COVID-19 syndrome(PACS)などと呼ばれていますが、その病態についていまだ不明な点がたくさんあります。COVID-19罹患後に、感染性は消失したにもかかわらず、他に明らかな原因がなく、急性期から持続する症状や、あるいは経過の途中から新たに、または再び生じて持続する症状全般を言います。罹患後症状が永続するかは不明です。
WHOは「post COVID-19 condition」について以下のように定義しています。
COVID-19後の症状は、新型コロナウイルス(SARS-CoV-2)に罹患した人にみられ、少なくとも2カ月以上持続し、また他の疾患による症状として説明がつかないものです。通常はCOVID-19の発症から3カ月経った時点にもみられます。
症状には、疲労感・倦怠感、息切れ、思考力や記憶への影響などがあり、日常生活に影響することもあります。
咳嗽はCOVID-19の急性期において主要な症状ですが、COVID-19の罹患後症状の一つとしても重要です。
- 感染前にCOVID-19ワクチンを接種していた者は、未接種者に比べて罹患後症状の頻度が低かったと報告されています。
- 罹患後症状の頻度は、成人の方が小児より高いです。また成人・小児とも、罹患後症状は経時的に改善していきますが、一部の患者さんでは長期的に症状が残存します。
- 罹患後症状を有する割合は、アルファ・デルタ流行期と比較し、オミクロン流行期で低かったと報告されています。
COVID-19の咳・痰の頻度と重症度/予後の関係
COVID-19において咳がみられる機序としては、神経に感染し炎症を起こす神経炎症と神経免疫調節を介した2つの経路が考えられています。
COVID-19患者の急性期において、咳は有症状者の50~70%にみられると報告されています。一方、COVID-19の罹患後症状における咳の頻度は17~34%であり、持続期間は2~3カ月またはそれ以上と報告されています。
COVID-19罹患1年後の咳の頻度が2.5~4.9%であったという報告があります。
COVID-19の咳は乾性咳嗽が一般的ですが、なかには多量の分泌物や粘稠な分泌物を呈する患者さんもいます。重篤なCOVID-19では粘稠な痰を伴う患者さんの割合が高いとの報告があります。
COVID-19感染後の長引く咳に対して(患者さん・主治医ともに)COVID-19の罹患後症状と思い込み、鎮咳薬を長期にわたり服用していたが改善しないケースがあります。
しかし、実は感染前にすでに罹患していた原因疾患(例:咳喘息や気管支喘息など)が感染を契機に悪化しているケースもあります。
COVID-19の咳・痰に対する薬物療法
1)咳嗽の治療
① リン酸コデイン/コデインシロップ、経口塩酸モルヒネ ②ガバペンチン、プレガバリン
※NICEガイドラインでは、重篤な咳については第一選択としてコデインを、第二選択としてモルヒネの使用を推奨しています。COVID-19感染後の持続性の咳は咽頭過敏や咳感受性の亢進によって起きると考えられており、ガバペンチンやプレガバリンの投与が検討されています。
2)喀痰の治療
① カルボシステイン
※カルボシステインは、気管支粘液の糖蛋白質の修飾を介して痰の粘度を低下させ、粘液の除去をもたらすため、SARS-CoV-2の感染過程で発生する可能性のある細菌の重複感染を防ぐのに役立つ可能性があるとされています。
COVID-19の咳・痰に対する非薬物療法
NICEガイドラインでは、18歳以上の成人のCOVID-19症例の軽症咳嗽に対してはスプーン1杯のハチミツの摂取が推奨されています。
参考文献
「新型コロナウイルス感染症(COVID-19)診療の手引き (別冊) 罹患後症状のマネジメント第3.1版(2025/2/26 発刊)」
「咳嗽・喀痰の診療ガイドライン第2版 2025(一般社団法人 日本呼吸器学会 発刊)」
アトピー咳嗽
概念・病態
1989年に金沢大学の藤村氏らが学会・論文などで発表・提唱されました。長引く咳が唯一の症状である「咳喘息」と似ているために一般臨床医(呼吸器・アレルギー非専門医)では診断に難渋するケースが多いと考えます。
「アトピー咳嗽」の病態は、中枢気道(末梢気道に病変はありません)を炎症の主座とし、気道壁表層の咳受容体感受性の亢進を生理学的基本病態とする非喘息性好酸球性気道炎症です。咳喘息や典型的喘息などとともに代表的な好酸球性気道疾患です。
※咳喘息や典型的喘息は気道の中枢気道から末梢気道まで炎症が広がっています。
症状(臨床像)
アトピー素因を有する中年女性に多い咽喉頭の掻痒感を伴う乾性咳嗽で、咳嗽発現の時間帯としては、就寝時→深夜から早朝→起床時→早朝の順に多いとされています。誘因としては、エアコン・タバコの煙(受動喫煙)・会話・運動・精神緊張など様々です。
診断
咳喘息の特異的治療法である気管支拡張薬が無効であることを確認することによって咳喘息を否定した上で、ヒスタミンH1受容体拮抗薬やステロイド薬の有効性を評価します。
治療
咳喘息や典型的喘息との大きな違いは、気管支拡張薬が無効であることです。ヒスタミンH1受容体拮抗薬(抗アレルギー薬の一種)およびステロイド薬が有効です。通常、ヒスタミンH1受容体拮抗薬を第1選択としますが、その有効率は約60%であり、咳嗽を完全に軽快させるためには咳喘息や典型的喘息の治療と同様に、まず吸入ステロイド薬の追加を試みます。咳嗽が強いなど吸入ステロイド薬の使用が困難な場合には、経口ステロイド薬を使用することにより咳嗽の早期軽快が得られます。
予後
予後良好な疾患であり、長期的に典型的喘息の発症や慢性閉塞性換気障害への進行は認めません。(咳喘息のように典型的喘息への移行はありません)咳嗽が軽快すれば治療は中止可能です。なお4年間の経過で半数の患者さんが咳嗽の再燃を認めますが、同じ治療で軽快するという報告があります。
睡眠時無呼吸症候群による咳嗽
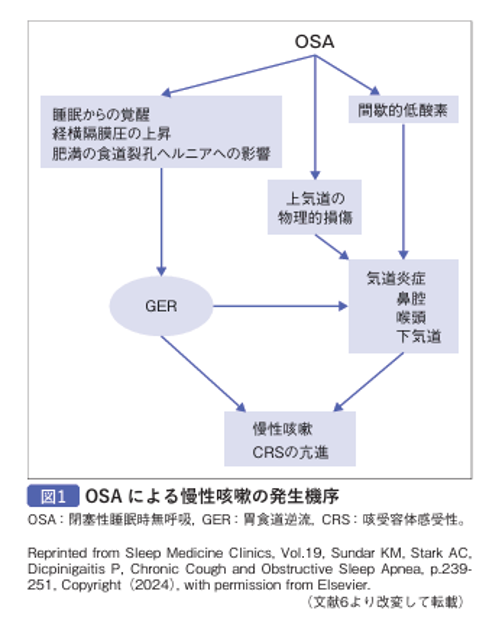
閉塞性睡眠時無呼吸(OSA)における慢性咳嗽の合併頻度と病態
- 慢性咳嗽患者の約40~80%がOSA(obstructive sleep apnea:閉塞性睡眠時無呼吸)を有するとの報告があります。
- OSA患者における慢性咳嗽には、肥満、GER(胃内容物が食道に逆流すること)、上・下気道炎症、咳感受性亢進など種々の病態が関与するとされています。
睡眠時無呼吸症候群による咳の診断と治療
- OSAの症状は、いびき・睡眠時の無呼吸(周囲から指摘される)、日中の眠気、夜間の中途覚醒・頻尿などが主で、集中力の低下や起床時の頭痛なども認められます。
- 海外の報告では、OSA関連の咳を呈する患者さんの特徴として、いびき・夜間の胸やけ・咳・鼻炎症状、高BMI、女性、日中の眠気が乏しいなどが挙げられています。
- 中等症以上(AHI:20以上)ではCPAP療法が標準治療であり、CPAPは睡眠時無呼吸における慢性咳嗽に有効であると報告されています。

