① 血栓を予防する治療(抗血栓療法)
抗凝固薬
- ダビガトラン(プラザキサ®)
- リバーロキサバン(イグザレルト®)
- アピキサバン(エリキュース®)
- ドキサバン(リクシアナ®)
- ワルファリン(ワーファリン®)
心疾患の有無や腎臓の機能などを参考にして、適切な薬剤と用量を決定します。
いずれの薬剤を選択することになっても、抗凝固薬は全て出血しやすくなる副作用がありますので、大きな出血がないか、貧血になっていないかなどを慎重にみていく必要があります。
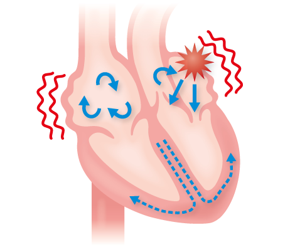
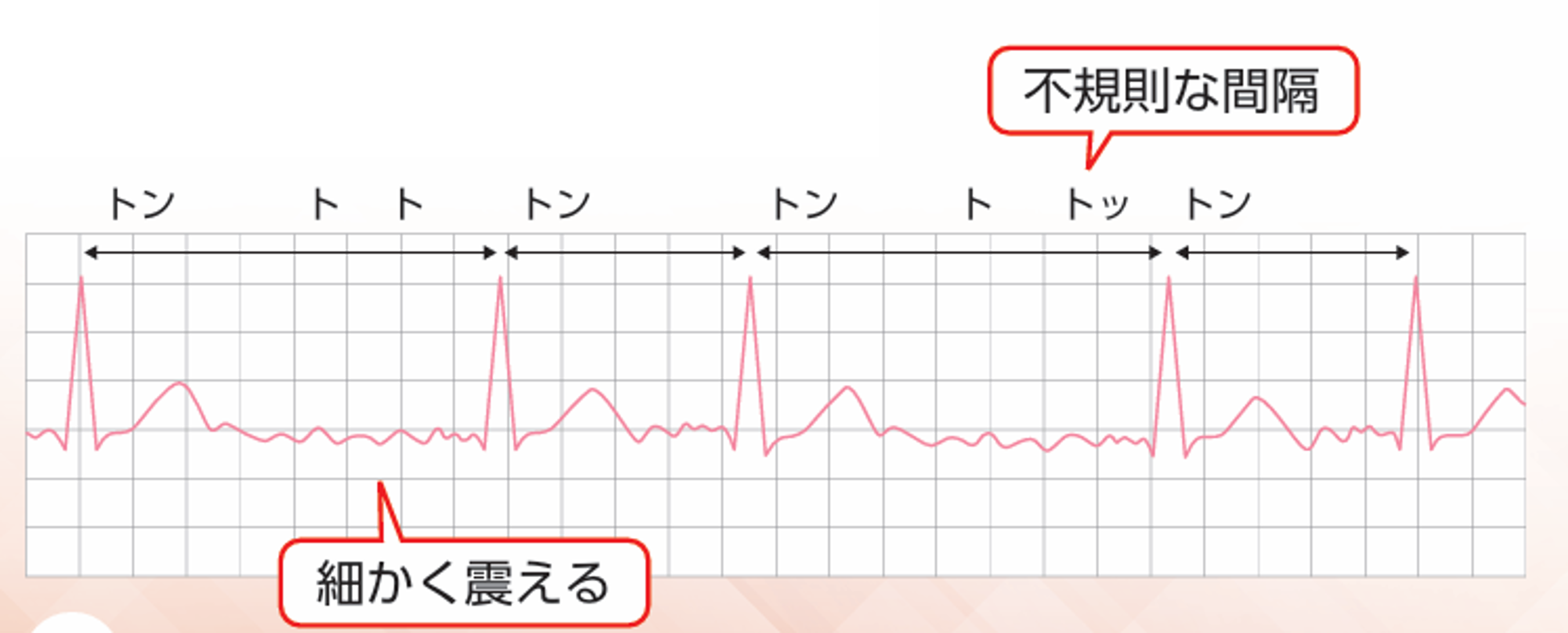
心房細動は、心臓内の心房の壁が細かく震えておこる不整脈です。
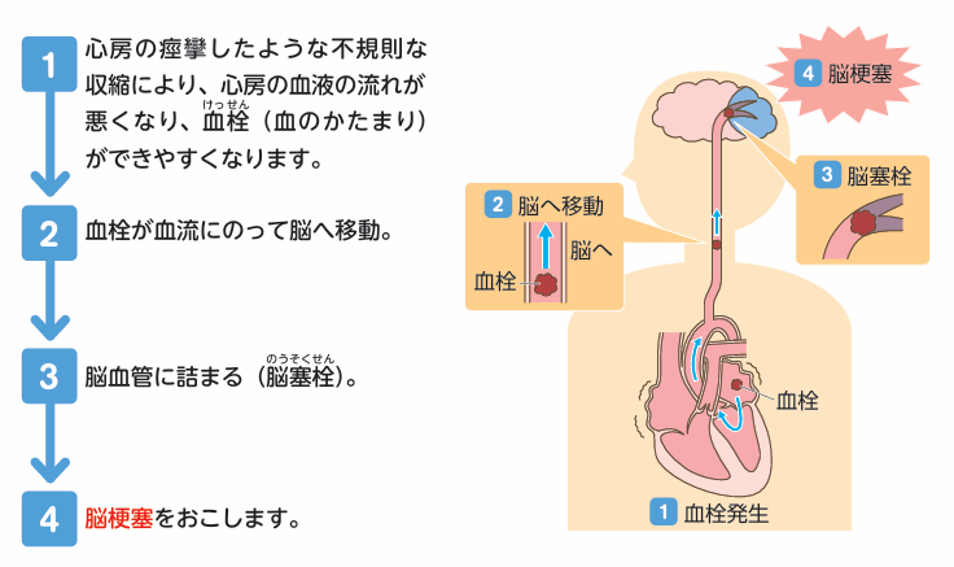
症状としては動悸(ドキドキする)、頻脈(脈が速い)、胸痛、息切れ、めまいなどがあります。一方で約40%の方は無症状が全くでません1)。このため、本人はそれと気づきにくく、見逃していると心房内に血液がよどんでできた血栓(血のかたまり)が脳の血管に飛んで行って詰まる「脳梗塞」を発症しやすい不整脈です。
心房細動の有病率は、住民健診などの心電図を用いた調査から日本人の70歳以上の男性で3~4%、女性の1~2%と推定されています1)。
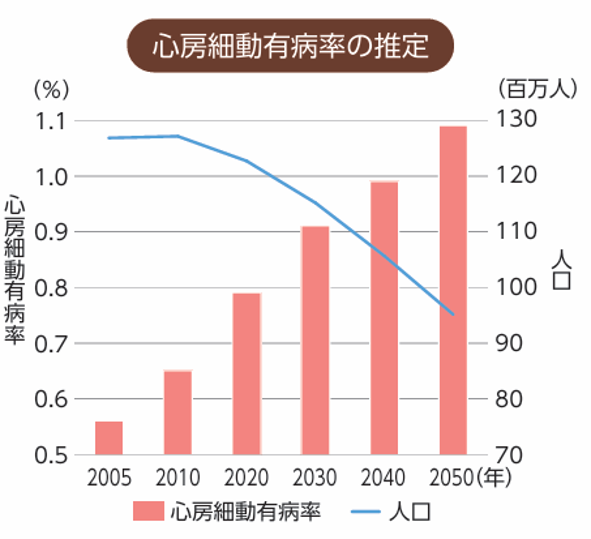
今後、人口が減るにもかかわらず(社会全体の高齢化に伴い)、心房細動の有病率や患者数の増加が予想されています2)(図)。
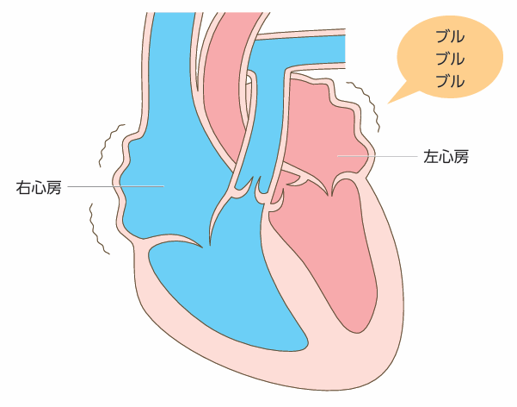
心房細動は、心臓の心房が痙攣するように細かく震える状態で、1分間に400~600回不規則に収縮します。
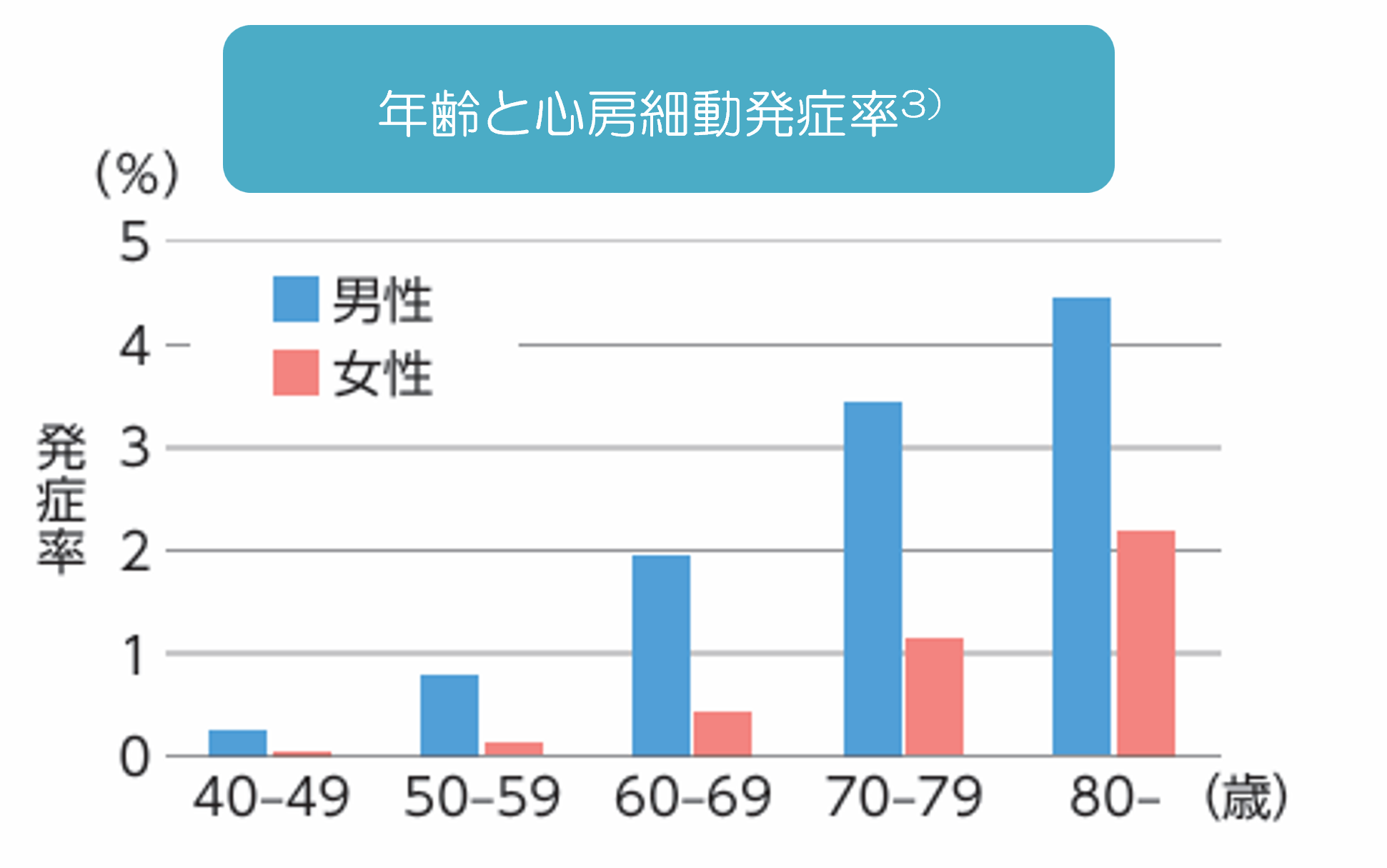
心房細動は、加齢が原因の1つと言われています。また、心房細動の発症は、女性よりも男性が多くなっています3)(図)。
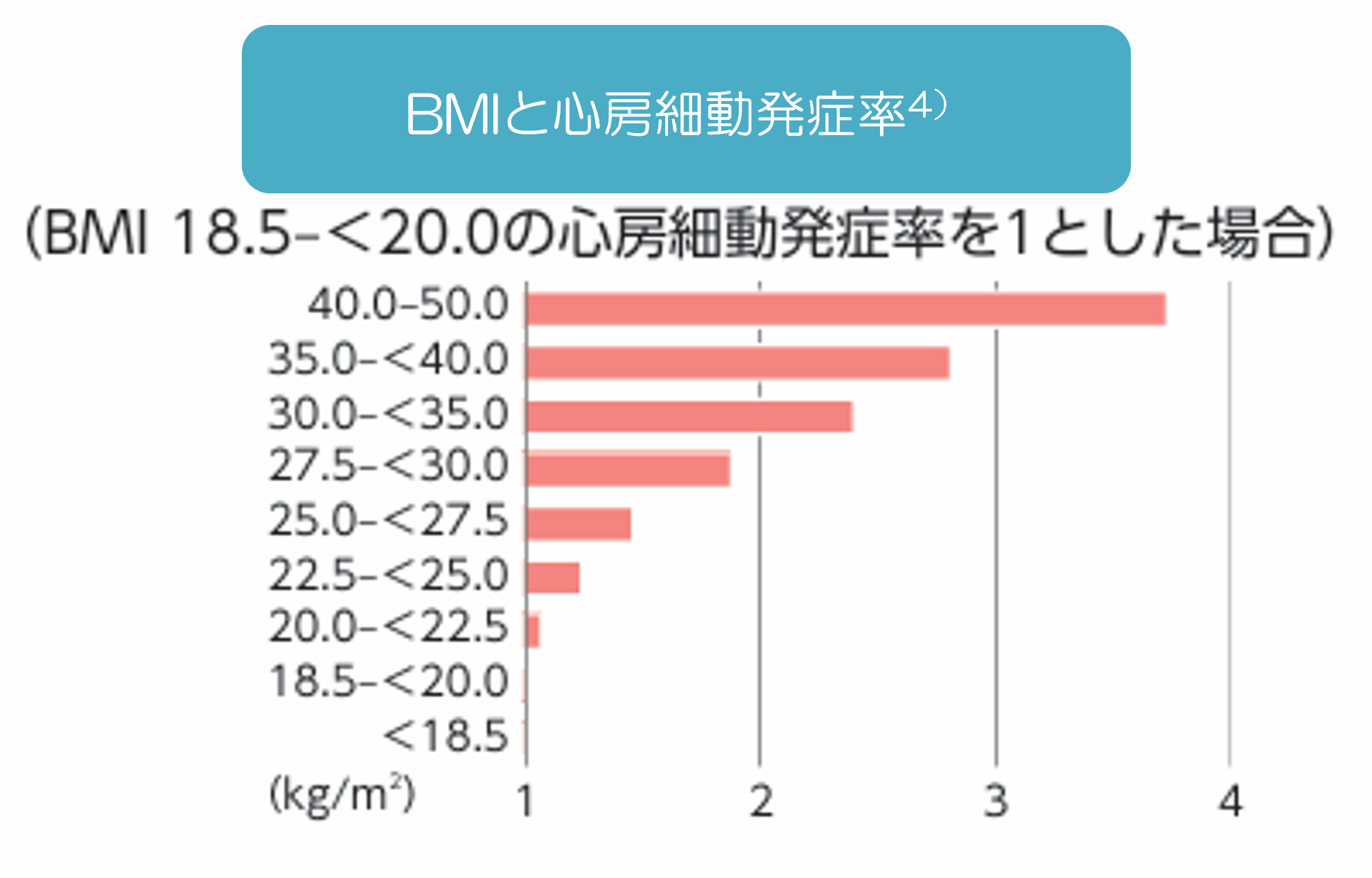
また、肥満(BMI*が高いほど)が、心房細動の発症率が高くなります4)(図)。
心房細動を起こしやすい危険因子を下記に示します。
*BMI(Body Mass Index):肥満度の指標
引用文献
3) Inoue H,Fujiki A, Origasa H, et al.(2009) Prevalence of atrial fibrillation in the general population of Japan: an analysis based on periodic health examination. Int J Cardiol. 137(2): 102-107.
4) Djekic D, et al. :J Am Heart Assoc. 2022; 11(21): e025984.
心房細動により脳梗塞を引き起こすことが多いため、治療が必要です!
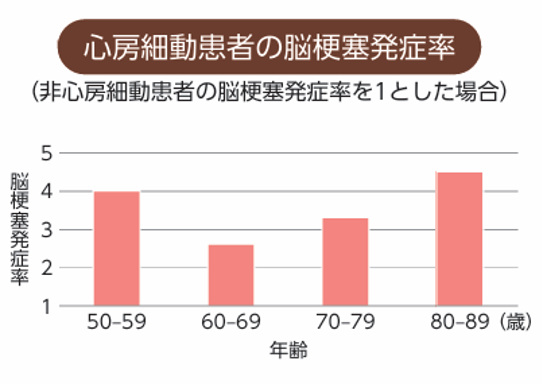
どの世代においても心房細動を有している方は、心房細動がない方と比べて、脳梗塞発症率が高くなります5)(図)。
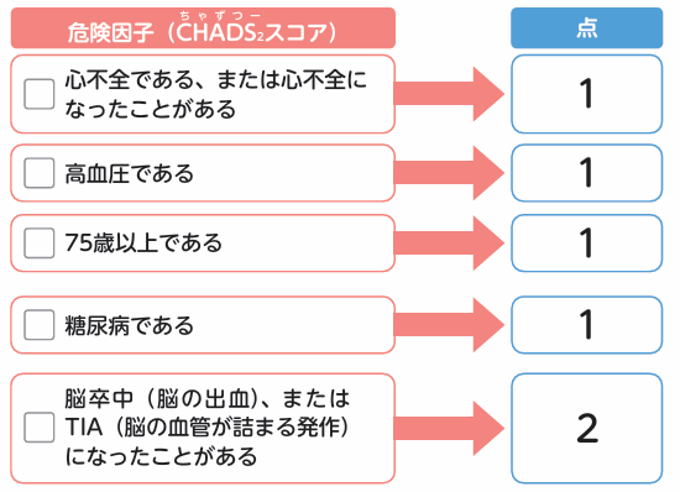
以下に示した危険因子(CHADS2スコア)がある人は脳梗塞になりやすいといわれています。
CHADS2(チャッズ・ツー)スコアは、心房細動による脳梗塞発症リスクを評価するスコアとして提唱され、脳梗塞発症に関連する5つの危険因子の頭文字[Congestive heart failure/LV dysfunction(心不全、左室機能不全)、Hypertension(高血圧症)、Age(年齢75歳以上)、Diabetes mellitus(糖尿病)、Stroke/TIA(脳梗塞, 一過性脳虚血発作の既往)]から命名されました。
各危険因子に1点あるいは2点が付与され、その合計点数が高いほど脳梗塞の発症リスクは高くなります。
CHADS2スコアは、わが国でも心房細動患者さんにおける脳梗塞発症リスクの評価に対する有用性が認められています。
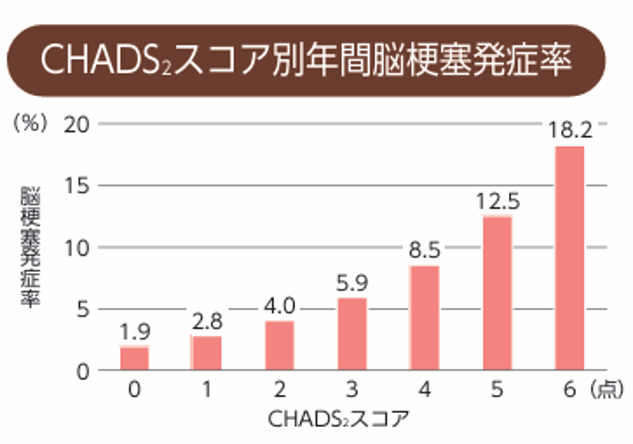
1つでも該当すれば、医療機関を受診して、脳梗塞の予防について医師に相談下さい!
危険因子に当てはまる数が多ければ多いほど、脳梗塞発症のリスクは高くなります6)。
心疾患の有無や腎臓の機能などを参考にして、適切な薬剤と用量を決定します。
いずれの薬剤を選択することになっても、抗凝固薬は全て出血しやすくなる副作用がありますので、大きな出血がないか、貧血になっていないかなどを慎重にみていく必要があります。
心房細動では一般的に心室の脈がはやくなります。どれくらいの心拍数になるかは個人差がありますが、1分間に200回近くになることもあります。脈がはやいとそれだけで動悸症状が出ますし、長時間にわたって早い脈が続くと心臓が弱ってしまうこともあります。
心拍数(レート)をコントロールする治療を行うことで、動悸症状を和らげることができます。
【例】
心房細動自体は抑えないまま、心拍数を下げることで症状の改善を狙うレートコントロールと違い、リズムコントロールでは心房での異常な脈を停止させ、正常な脈に戻すことを狙います。心房細動が停止あるいは予防でき、正常な脈を維持できれば、心房細動による動悸症状は完全に消失することになるため、症状の強い心房細動に対しては積極的に行うべき治療といえます。
しかし、薬物によるリズムコントロールには限界があります。まず、心房細動を抑えるために使用する抗不整脈薬に副作用が多く、長期間にわたり継続することに心配があることです。また、成功率が低く、最も強い抗不整脈薬を使っていったん心房細動が出なくなっても、数年の経過で半数以上の方が再発するといわれています。
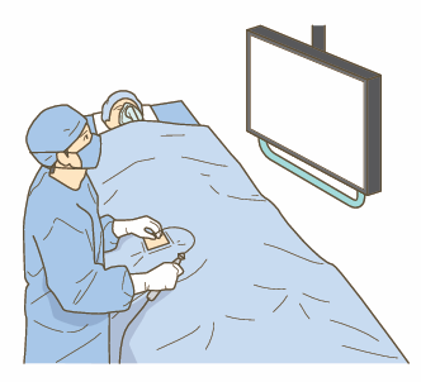
そこで、より確実なリズムコントロールを目指すために、下記のカテーテルアブレーション手術の必要性を検討することになります。
【例】
カテーテルアブレーションとは、足の付け根の血管から挿入した管(カテーテル)により心房細動の起源となっている心筋細胞を焼灼(アブレーション)することで、心房細動を治す治療法です。外科手術と異なり大きく切ることはないため、身体への負担が少なく、短い入院で治療できます。
心房細動には、高血圧、糖尿病、睡眠時無呼吸症候群などの疾患が合併することが多く、それらの診断や治療も重要です。
危険因子である過食・飲酒、コーヒー、喫煙を控えることも重要で、また疲労やストレスをためない生活を心がけることが大切です。
心房細動は睡眠呼吸障害(睡眠時無呼吸症候群を含む)と強い関連があるとされています。
心房細動は夜間の正常呼吸状態と比較して、無呼吸中またはその直後で発生リスクが17.9倍高いとされています7)。しかし、睡眠時無呼吸症候群の方にCPAP療法を導入することで夜間の心房細動の発生率を大きく下げるケースも散見されます。これは、無呼吸中に交感神経活性が亢進するだけでなく、呼吸再開時にも著しく亢進し、さらに血圧・心拍・脈拍数も上昇するためです8)。
引用文献
7) 安達太郎 著「不整脈と睡眠呼吸障害」 循環器内科(科学評論社) 第82巻第5号 p435.
8) Somers VK, Dyken ME, Clary MP, Addoud FM. Sympathetic neural mechanisms in obstructive sleep apnea. J Clin Invest. 1995; 96(4): 1897-1904.