胸部X線(胸部レントゲン)
心臓の形や大きさ(心拡大の有無)、肺に水が溜まっていないか(胸水の有無)を確認します。

死亡原因としてよく目にする「心不全」は、病気の名前ではありません。心不全とは、心臓に何らかの異常があり、心臓のポンプ機能が低下して、全身の臓器が必要とする血液を十分に送り出せなくなった状態をいいます。
また、心不全は年齢を重ねるごとに発症するリスクが上がるため、高齢化が進む日本においては年々発症者が増えている病気でもあります。今後もさらに患者数が増加することが予想されていますので、注意すべき病気の1つです。
自覚症状がありませんが、BNP高値(BNP:心臓から分泌されるホルモンで、心臓に負担がかかると上昇します)なので、心不全発症前(無症候期):ステージA(心不全リスク)を疑います。急ぎませんが、医療機関への受診をお勧めします。
心臓超音波検査(心エコー)など他の検査による心機能評価やBNP値のフォローが必要だと思われます。
心不全と喘息の合併が疑われます。心不全では「低心拍出の症状:動悸、倦怠感など」と血液がからだにたまる「うっ血の症状:息苦しさ、足のむくみなど」があり、このケースではすべて当てはまります。
早急に医療機関を受診することをお勧めします。基本的には内科(特に呼吸器内科/循環器内科)を受診することが良いと思います。
心不全に伴う中枢性睡眠時無呼吸症候群、COPDの合併が疑われます。
心不全では「低心拍出の症状:動悸、倦怠感など」と血液がからだにたまる「うっ血の症状:息苦しさ、足のむくみ、睡眠呼吸障害など」があり、このケースではこれらに当てはまります。
医療機関を受診することをお勧めします。血液検査、心臓超音波検査(心エコー)やパルスオキシメトリー検査(経皮的動脈血酸素飽和度測定装置)などの検査ができる、内科(特に呼吸器内科/循環器内科)を受診することが良いと思います。
心不全とは、心臓が悪いために息切れやむくみが起こり、だんだん悪くなって、生命を縮める病気です。
心不全の原因となる心臓の病気には、狭心症や心筋梗塞、心筋症、心臓弁膜症、不整脈などがあります。原因となる病気を検査などで診断して治療することが大切です。
心不全の罹患者率は高齢になればなるほど高くなることが知られています。
米国の研究によると、50歳代での慢性心不全の発症率は1%であるのに対し、80歳以上では10%になることが報告されています。
1980年以降、高齢化の一途をたどる我が国でも、近未来的に患者数の増加が続くと予想されており(図1)、こうした状況を、感染症患者の爆発的な広がりになぞらえて「心不全パンデミック」と呼ぶこともあります。
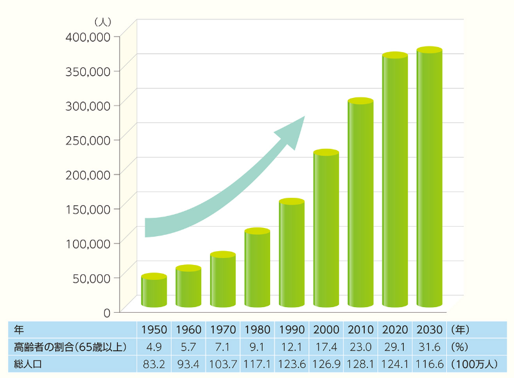
今後予想される「心不全パンデミック」に対して、心不全診療において、急性期からの切れ目のない治療の重要性と、急性期と慢性期の明確な区別が困難であることを鑑み、「急性・慢性心不全診療ガイドライン」の表記から、「心不全診療ガイドライン」へと名称変更されました。
「2025年改訂版 心不全診療ガイドライン」では、心不全の定義・分類について世界基準合わせるため「Universal definition and classification of heart failure」の記載に基づき改訂されました。
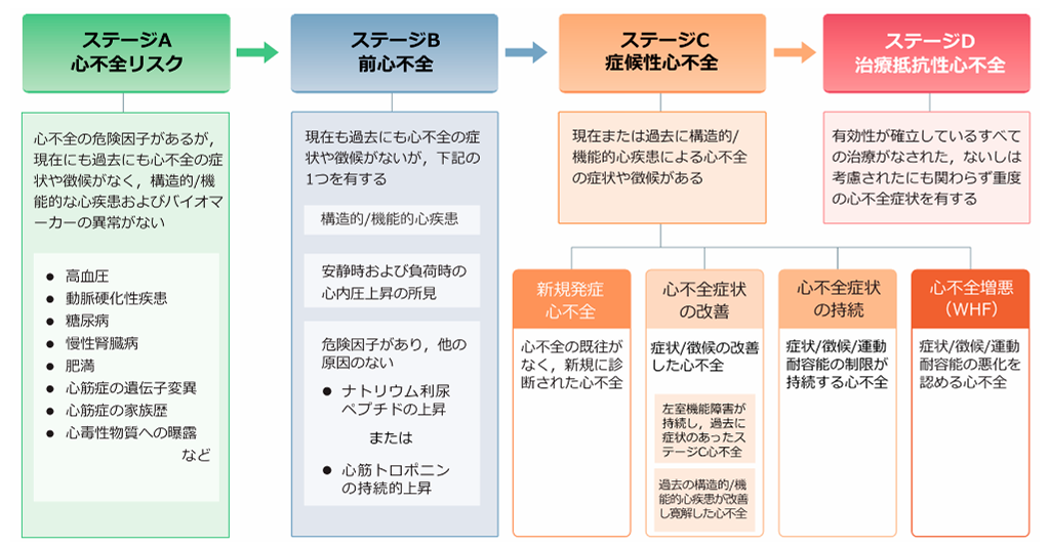
また、心不全への進展防止や早期の治療介入の重要性を考慮して、ステージA(心不全リスク)・ ステージB(前心不全)の記載を充実させ、特に慢性腎臓病(CKD)をステージAに加わりました。
心臓は全身に血液を送るポンプの役割をしています。
心不全では、心臓が全身に血液を送り出せないことによる低心拍出の症状と、送り出せない血液がからだにたまる“うっ血”の症状が出ます。
全身に血液が十分に行き届かないことにより、以下の症状が出やすくなります。

送り出せない血液が、からだにたまることにより、以下のような症状が出やすいです。

※特に血圧低下・安静時の息苦しさ・夜間の咳・横になると苦しい・睡眠呼吸障害(チェーンストークス呼吸)が出ている場合は、病状が悪いことが予想されます。
早期に医療機関を受診しましょう!
冠動脈疾患(虚血性心疾患:狭心症・心筋梗塞)などのように心臓に急激なダメージを与える病気が原因の場合は、肺がうっ血して水がたまることで突然の息切れ、呼吸困難感などの強い症状が現れます。
高血圧や心臓弁膜症など徐々に心臓の機能が衰えていく病気が原因の場合は、運動時の息切れや動悸などが生じるようになるなど少しずつ症状が進行します。そして過労やストレス、暴飲暴食などがきっかけとなって急激に症状が悪化していくのが特徴です。
なお、体重増加、足のむくみや動悸がなく、夜間の咳や横になると苦しいなどの呼吸器症状が主体の場合は、心不全以外に気管支喘息やCOPDなどの呼吸器の病気が考えられます。
→ 呼吸器内科を受診しましょう!
当院では全ての検査が可能です
心臓の形や大きさ(心拡大の有無)、肺に水が溜まっていないか(胸水の有無)を確認します。

心不全の原因となる不整脈の有無や心臓の状態を調べます。

心不全およびそれに影響を及ぼす病気に関する様々な項目を評価します。
心不全の評価に重要な検査です。
心臓の形・大きさ・働きなどを調べ、心不全の原因や重症度、治療効果の判定を行います。
「検査装置自宅配送サービス」により自宅で検査を受けられるので、便利で安心!
慢性的な心臓疾患や呼吸器疾患の方は、安静時には予測できないほど運動負荷時や睡眠時に血液中の酸素が不足することがあり、心不全の悪化につながります。
労作時・睡眠時におきる酸素不足の把握のため、腕時計タイプのメモリー付きパルスオキシメーターを用いて動脈血の酸素飽和度(SpO2)を簡単に検査・解析ができます。
明らかな酸素低下が認められれば、在宅酸素療法などが必要な場合があります。
低酸素・睡眠時無呼吸症候群の疑いがある方に検査をご自宅で簡単に実施できるよう、検査装置を配送するサービスです。
ご希望の場所に検査装置が送付され、一晩~二晩、検査を実施いただきます。検査後に装置をご返送いただきますと、医療機器メーカーより当院へ検査レポートが提出され、患者さんは主治医から結果説明や指導が受けられます。

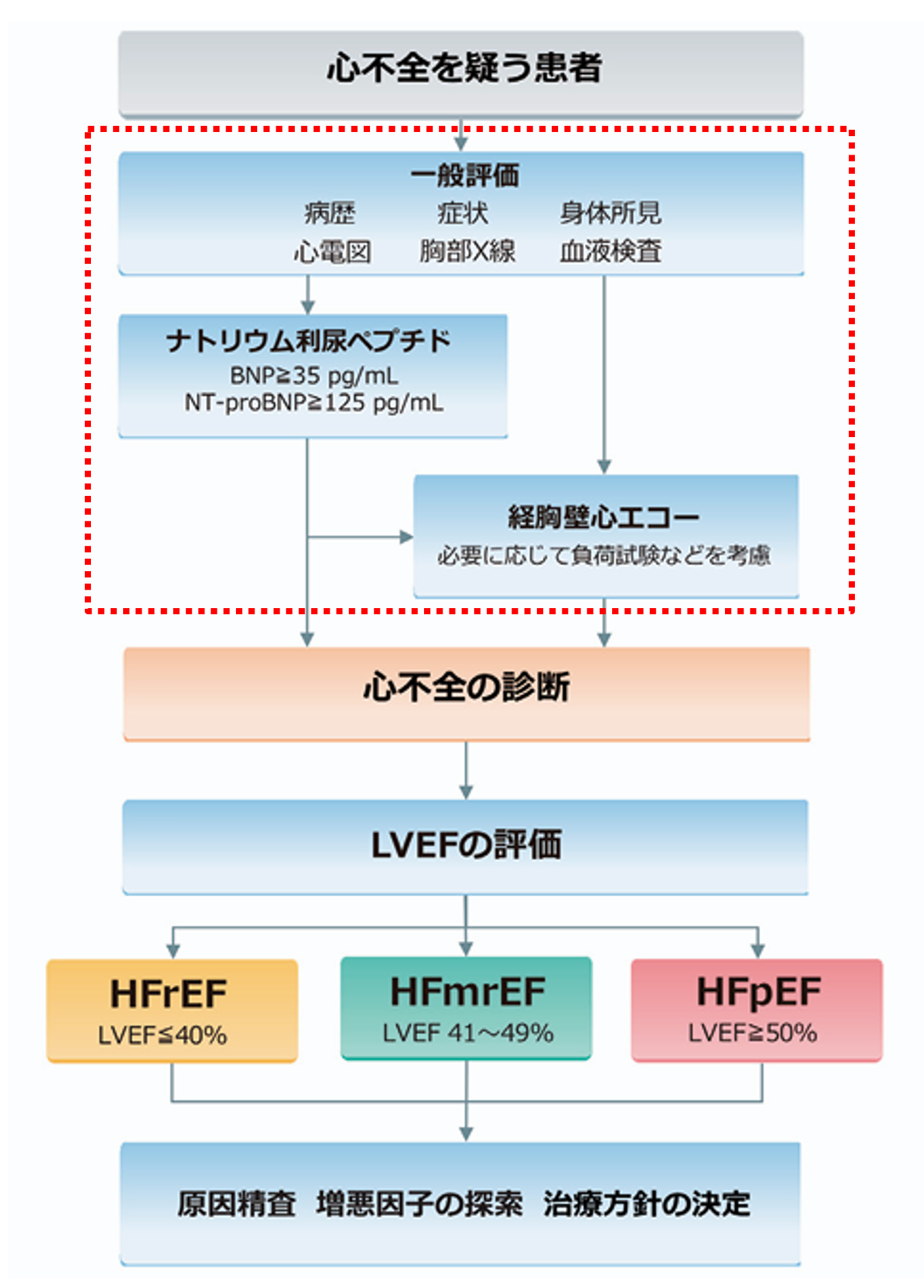
*LVEF(Left Ventricle Ejection Fraction)
心臓の左心室が1回の拍動で送り出す血液の割合を示す指標です。心臓のポンプ機能、特に左心室の収縮力を評価するために用いられ、「駆出率」や「左室駆出率」とも呼ばれます。
引用文献
1)McDonagh TA, Metra M, Adamo M, et al. ESC Scientific Docu ment Group. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2021; 42: 3599 3726. PMID: 34447992.
2)Heidenreich PA, Bozkurt B, Aguilar D, et al. ACC/AHA Joint Committee Members. 2022 AHA/ACC/HFSA Guideline for the Management of Heart Failure: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. Circulation 2022; 145: e895-e1032. PMID: 35363499.
3)日本心不全学会.血中BNPやNT-proBNPを用いた心不全診療 に関するステートメント2023年改訂版.https://www.asas.or.jp/ jhfs/topics/bnp20231017.html
出典:2025年改訂版 心不全診療ガイドライン
心不全では、心臓の動きが悪くなることにより、その他の病気を引き起こすことがあり、それらを合併症と呼びます。合併症の早期発見・早期治療することが大切です。
心臓の調律(拍動のリズム)が不規則になった状態です。
治療の必要がない軽い不整脈もありますが、症状が強く生活に支障を来すもの、突然死の引き金になるものは治療が必要です。
<治療を要する不整脈の代表疾患>
・心房細動:脳梗塞を引き起こす危険性が高い不整脈です。
“タバコ煙”を主とする有害物質を長期に吸入曝露することで気道や肺で炎症が起き、肺の働きが低下する病気で、肺の働きの低下は正常に復することはありません。
息苦しさ、特に息を吐きだしにくいという症状が現れます。肺の働きが低下すると、心不全も悪くなる可能性があります。
「睡眠時無呼吸症候群(sleep apnea syndrome:SAS)」は、夜間睡眠中に起こる無呼吸または低呼吸発作が頻回に生じることで周期的な酸素不足を繰り返し、日中傾眠(昼間の眠気)や起床時の頭痛などの症状を発症するだけでなく、心血管系疾患(高血圧、心筋梗塞、不整脈、脳梗塞など)を高率に合併して、心不全が悪くなる原因になります。
インスリンが十分に働かないために、血液中を流れるブドウ糖(血糖)が増えてしまう病気です。糖尿病が悪化すると心不全も悪化する可能性があります。
腎臓の働きが慢性的に低下する病気です。腎臓の働きが低下すると、体内に水分が溜まりやすくなり、心不全を悪化させる原因になります。
赤血球に含まれているヘモグロビン(血色素)の量が減る病気です。ヘモグロビンが減ると、全身の細胞に酸素が行きわたりにくくなります。貧血が悪くなると、心不全も悪くなる可能性があります。
心不全を引き起こす原因は様々ですが、患者さんが日常生活で気を付けることで、心不全の悪化を予防できることがあります。
心不全を悪化させる生活習慣
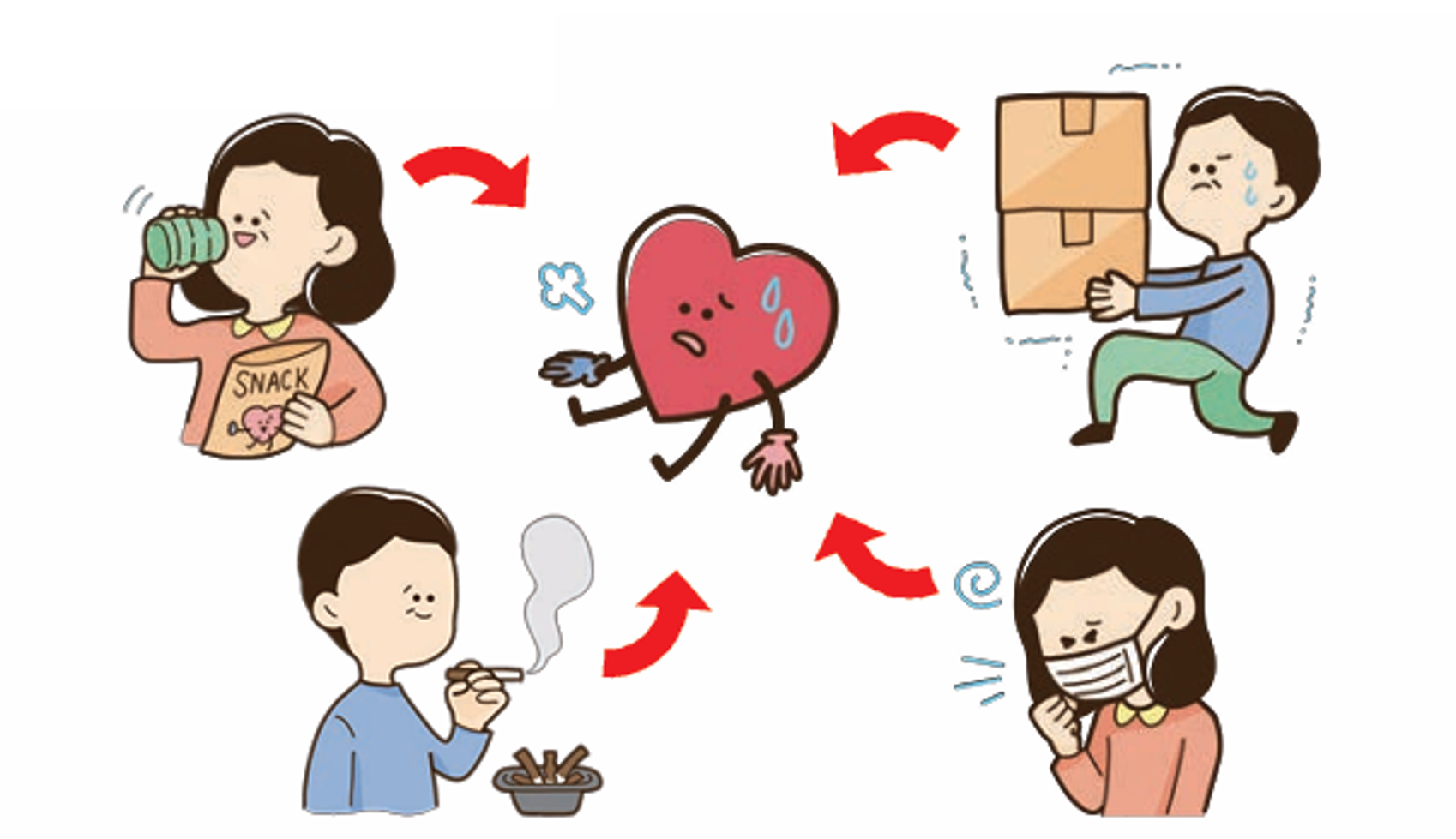
上記のような生活習慣の見直しと日頃の体調管理が心不全の悪化を予防する基本となります。
心不全では、レニン・アンジオテンシンというホルモンが過剰に分泌されるため、心臓に負担がかかります。これらのホルモンを抑えて心臓を保護します。
副作用:腎機能低下、血圧低下、血中カリウム値の上昇など。
脈を抑えることで交感神経の緊張を和らげ、疲れた心臓を休ませる薬剤です。少ない量から始め、血圧・脈拍・症状を観察しながら徐々に量を増やしていきます。
副作用:血圧低下、徐脈(脈が遅くなりすぎる)。
体内の水分貯留や血圧上昇に関与するアルドステロンというホルモンの働きを抑えて心臓を保護します。
副作用:血中カリウム値の上昇、男性の女性化乳房(胸が張ってくる)など。
※糖尿病薬として汎用されていますが、心不全にも有効な薬です
尿中へ糖と水分の排泄を増やすことで、心不全の悪化を防ぎます。
副作用:排尿時の違和感(痛み)、倦怠感、ふらつきなど。
注意点:発熱・下痢などで食事ができないときは休薬が必要な場合がります。
体内に溜まった余計な水分や塩分を尿として体外に排出して、心臓の負担や体のむくみを減らします。
副作用:頻尿(尿が近くなります)
心臓の働きを悪化させることなく脈をゆっくりにします。
副作用:ふらつき、立ちくらみが出ることがあります。
血管を広げ、心臓の収縮エネルギーの効率を高めます。
副作用・低血圧、めまい。
弱った心臓の働きを強化する効果があります。
狭心症・心筋梗塞などで狭くなった心臓の血管(冠動脈)を、カテーテルを用いて風船で拡げたり、ステントという金具を入れて血液の流れを良くします。
心臓の弁の働きが悪くなった患者さんでは、弁の形を整える手術や、人工弁に取り換える手術を行います。
持続陽圧呼吸療法(CPAP・ASV)と言われる治療で、睡眠呼吸障害など呼吸に問題を抱える患者さんに呼吸を補助し、心臓の負担をとります。
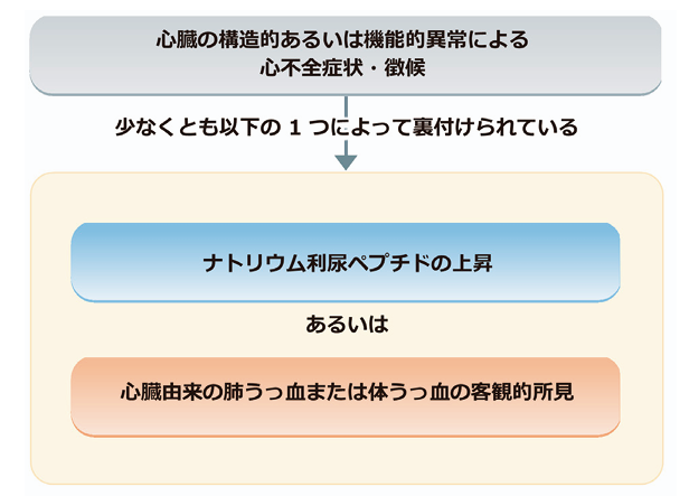
「心不全」とは「心臓の構造・機能的な異常により、うっ血や心内圧上昇、および/あるいは心拍出量低下や組織低灌流をきたし、呼吸困難、浮腫、倦怠感などの症状や運動耐容能低下を呈する症候群」と定義されています。
また、Universal definition(世界共通で語られる)では、構造的あるいは機能的な心臓の異常を原因とする症状や徴候を呈し、心原性のナトリウム利尿ペプチド(BNP/NT-proBNP)高値あるいは肺または全身性のうっ血の客観的証拠が、現在または過去に認められる臨床症候群と定義されています(図3)。
心不全は症状が発症する前から発症後まで、長期にわたってケアする必要がある病態です。

心不全は一旦症状が良くなっても治ったわけではなく、悪化や改善を繰り返しながら徐々に進行します。
心不全の適切な治療介入やケア、早期発見の目的のために、心不全の病期の進行について、全体を軌跡として捉えることが重要です(図4)。現在、心不全の病期の進行については心不全ステージ分類が用いられます(図5)。
生活習慣に気を付けて急激な悪化を予防しながら、心不全とうまく付き合っていくことが大切です。