院長は呼吸器専門医であり「睡眠呼吸障害」に対して積極的な診療を行っています。
睡眠呼吸障害に関する質問・疑問(Q&A)
睡眠呼吸障害にはどのような症状があり、どのような点に注意が必要でしょうか?
不眠症と睡眠時無呼吸症候群の違いは何でしょうか?
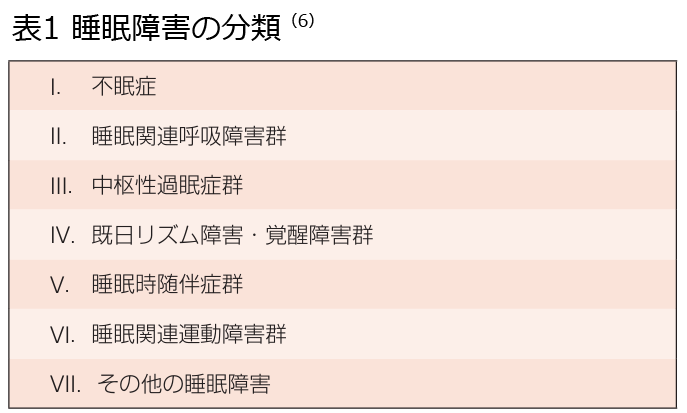
睡眠障害の分類で不眠症と睡眠関連呼吸障害(睡眠呼吸障害)を含めた7つのカテゴリーに大別され、睡眠時無呼吸症候群は睡眠関連呼吸障害に属しています。
一般的に閉塞性睡眠時無呼吸症候群(OSAS)は睡眠時無呼吸症候群(SAS)と呼ばれることが多いです。OSASは気道の閉塞が原因で発生するため、大抵の場合はいびきを伴います。しかし、まれに脳の呼吸中枢の異常によって無呼吸が発生する、中枢性睡眠時無呼吸症候群(CSAS)が起こることがあります。 この中枢性無呼吸はいびきをかかないため、本人や周囲がなかなか気づけず、治療が遅れてしまうケースが多いです。
まずは客観的な検査データが必要ですので、検査を受けることをお勧めします。
60歳代男性、10年前から高血圧、糖尿病を指摘されていましたが、いずれも軽症のため無治療。睡眠時のいびきや日中の眠気を感じたことはありませんでした。数カ月前から熟眠感がなく足のむくみがあり、家族から睡眠中に息が苦しそうと言われています。医療機関を受診しようと考えていますが、まず何科を受診したらいいでしょうか?
生活習慣病の放置があり、心不全に伴う中枢性睡眠時無呼吸症候群が疑われます。通常、睡眠時無呼吸症候群は気道の閉塞が原因で発生するため、いびきを伴うことが多いです。しかし、まれに心臓や脳の障害で起こる呼吸中枢の異常によって無呼吸が発生する、中枢性睡眠時無呼吸症候群が起こることがあります。原因疾患には心不全、不整脈(心房細動)、脳血管障害などがあります。中枢性無呼吸はいびきをかかないため、本人や周囲がなかなか気づけず、治療が遅れてしまうケースが多いです。
早急に医療機関を受診することをお勧めします。基本的には内科(特に呼吸器内科、または循環器内科)を受診するのが良いでしょう。
こんな人は睡眠呼吸障害があるかもしれません!
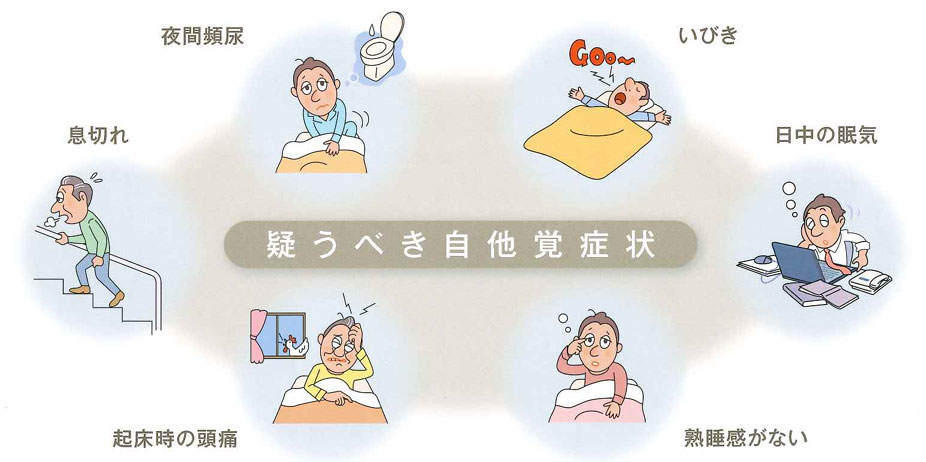
睡眠呼吸障害に伴う典型的な臨床症状としては、いびきや無呼吸、昼間の過剰な眠気、倦怠感、頻尿、頭痛等が挙げられますが、症状が乏しい、あるいは症状が全く無い場合も少なからずあることに注意が必要です。
睡眠呼吸障害(SDB:sleep disordered breathing)とは
睡眠呼吸障害(SDB:sleep disordered breathing)は、睡眠関連呼吸障害(SRBD:sleep related breathing disorders)と同義で、睡眠時に呼吸が停止したり(無呼吸)、弱くなったり(低呼吸)することで、あらゆる世代でみられる病態で、死に関連することもあります。
睡眠呼吸障害では夜間に低酸素状態になることや深い睡眠が取れないことで交感神経系の異常亢進などを通じて、心血管系に大きな負担をかけ、脳卒中や心筋梗塞の発症リスクの上昇、高血圧・糖尿病の発症や悪化、不整脈・突然死などに影響を及ぼすことが知られています。
SDBは閉塞性睡眠時無呼吸症候群(OSAS:obstructive sleep apnea syndrome)、中枢性睡眠時無呼吸症候群(CSAS:central sleep apnea syndrome)、睡眠関連低換気症候群(SRHD:sleep related hypoventilation disorders)、睡眠関連低酸素血症(sleep related hypoxemia disorders)、isolated symptomおよび正常亜型としていびきとカタスレニアがあります。
閉塞性睡眠時無呼吸(OSA:obstructive sleep apnea)には成人と小児があります。中枢性睡眠時無呼吸症候群(CSAS)には8病態があり、低換気障害であるSRHDには6病態、低換気を伴わずに低酸素血症のみが問題となる病態もあります(表1)1.)2.)。
表1 睡眠関連呼吸障害(17種類)と孤発症状と正常範囲の異型(2種類)(ICSD-3)

引用文献
1.)American Academy of Sleep Medicine (ed): International Classification of Sleep Disorders, 3rd Ed, American Academy of Sleep Medicine , Darien, 2014.
2.)米国睡眠学会(著), 日本睡眠学会診断分類委員会(訳): 睡眠障害国際分類. 第3版. ライフ・サイエンス, 東京, 2018.
睡眠時無呼吸(SA:sleep apnea)
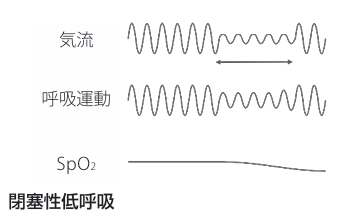
睡眠時無呼吸(SA:sleep apnea)には無呼吸・低呼吸があり、無呼吸は寝ている間の呼吸が10秒以上止まっている状態のことで、低呼吸は換気が通常の50%以下になる浅い呼吸が、10秒以上続く状態のことです。1時間あたりの無呼吸の数を無呼吸指数(AI)と呼び、1時間あたりの無呼吸と低呼吸の合計回数を無呼吸低呼吸指数(AHI)と呼びます。
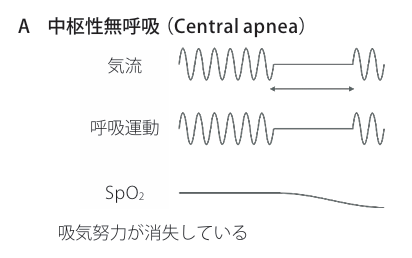
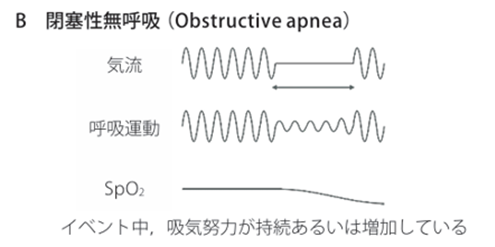
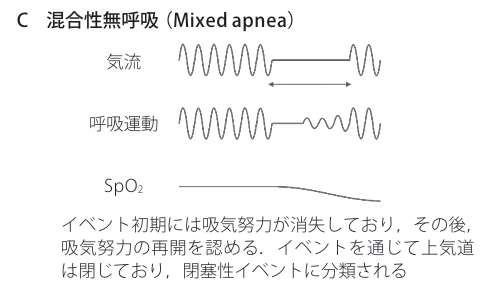
睡眠時無呼吸(SA)には、無呼吸中にも呼吸努力を伴い、通常いびきを認める閉塞性睡眠時無呼吸(OSA:obstructive sleep apnea)と、呼吸努力を伴わない脳の呼吸中枢の異常で起こる中枢性睡眠時無呼吸(CSA:central sleep apnea)があります。
閉塞性睡眠時無呼吸(OSA:obstructive sleep apnea)
閉塞性睡眠時無呼吸(OSA)の有病率はCSAに比べて非常に多く、肥満・加齢・男性が重要な発症関連要因と考えられています。
一般的に肥満の中年男性に多く認めることが知られていますが、実は高齢者にも多い病気で、60歳以上の高齢者の約30%が睡眠障害を訴えており、生活の質を考えるうえで睡眠呼吸障害は重要な疾患です。
また、AHI 5以上で日中の過度な眠気などの症状を伴う場合を閉塞性睡眠時無呼吸症候群(OSAS: obstructive sleep apnea syndrome)と呼びます。
中枢性睡眠時無呼吸(CSA:central sleep apnea)
CSAは中枢性低呼吸が睡眠1時間当たり5回以上あり、中枢性の無呼吸低呼吸が全体の睡眠時無呼吸低呼吸の50%を超えます。
CSAの有病率はOSAに比べてきわめて少なく、心不全、脳血管障害、心房細動、慢性腎臓病(CKD)、麻薬使用などの病態との関連が指摘されています。
心不全・脳卒中疾患でみられることが多いチェーンストークス呼吸(Cheyne-Stokes breathing:CSB)はCSAの1種類です。
チェーンストークス呼吸(Cheyne-Stokes breathing:CSB)
小さい呼吸から一回換気量が漸増し大きな呼吸となった後、一回換気量が漸減し呼吸停止(10~20秒程度の無呼吸)がおこり、その後再び同様の周期を繰り返す呼吸で、1周期は30秒から2分くらいのことが多いです。
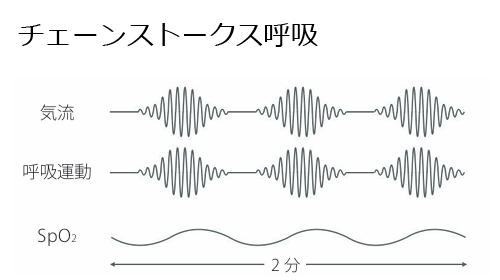
通常、呼吸は体内の二酸化炭素分圧を感知することで自律的に調節されていますが、何らかの原因で呼吸中枢の感受性が低下した際に起こると考えられています。
主に中枢神経系の疾患(脳腫瘍、脳梗塞など)、心不全、腎不全、薬物中毒(アルコール、モルヒネなど)、中枢性睡眠時無呼吸症候群、各種疾患の末期などで見られます。
特に心不全の場合、心臓の機能低下により全身に十分な血液が送られず、二酸化炭素量が減少することで呼吸中枢のセンサーが鈍くなり、チェーンストークス呼吸を引き起こすことがあります。
睡眠呼吸障害の検査
パルスオキシメトリー検査(経皮的動脈血酸素飽和度測定装置)
労作時・睡眠時におきる酸素不足の把握
慢性的な心臓疾患や呼吸器疾患の方は、安静時には予測できないほど運動負荷時や睡眠時に血液中の酸素が不足することがあり、心臓をはじめとしたその他の臓器にも負担がかかるとされています。
【検査項目】SpO2・脈拍数
労作時・睡眠時におきる酸素不足の把握のため、腕時計タイプのメモリー付きパルスオキシメーターを用いて動脈血の酸素飽和度(SpO2)を簡単に検査・解析ができます。
明らかな酸素低下が認められれば、在宅酸素療法などが必要な場合があります。
【検査費用】健康保険の適応あり
1割負担:100円
3割負担:300円
「検査装置自宅配送サービス」とは?
低酸素・睡眠時無呼吸症候群の疑いがある方に検査をご自宅で簡単に実施できるよう、検査装置を配送するサービスです。
ご希望の場所に検査装置が送付され、一晩~二晩、検査を実施いただきます。検査後に装置をご返送いただきますと、医療機器メーカーより当院へ検査レポートが提出され、患者さんは主治医から結果説明や指導が受けられます。
睡眠評価装置(携帯用睡眠時無呼吸検査装置)
睡眠時無呼吸イベント、重症度の把握

閉塞性睡眠時無呼吸(OSA)によって繰り返される覚醒反応と低酸素血症は、交感神経中枢を刺激して全身の交感神経活動を亢進させるといわれています(1)。 OSAは心血管疾患、特に治療抵抗性高血圧、心房細動、冠動脈疾患(心筋梗塞・狭心症)などの患者さんに高率に合併しますが、OSAの治療によって心血管疾患の改善が期待されると言われています(2)。
【検査項目】SpO2・脈拍数・気流・いびき
手と顔にセンサーをつけて、眠っている間の呼吸と血液中の酸素(濃度)の状況を調べます。少しわずらわしいと感じるかもしれませんが、痛みを伴う検査ではありません。安心して検査をしてください。
引用文献
(1)Somers et al. J Clin Invest 1995; 96: 1897-1904.
(2)循環器領域における睡眠呼吸障害の診断・治療に関するガイドライン(JCS2023)

「検査装置自宅配送サービス」とは?
低酸素・睡眠時無呼吸症候群の疑いがある方に検査をご自宅で簡単に実施できるよう、検査装置を配送するサービスです。
ご希望の場所に検査装置が送付され、一晩~二晩、検査を実施いただきます。検査後に装置をご返送いただきますと、医療機器メーカーより当院へ検査レポートが提出され、患者さんは主治医から結果説明や指導が受けられます。
終夜睡眠ポリグラフ(PSG)検査
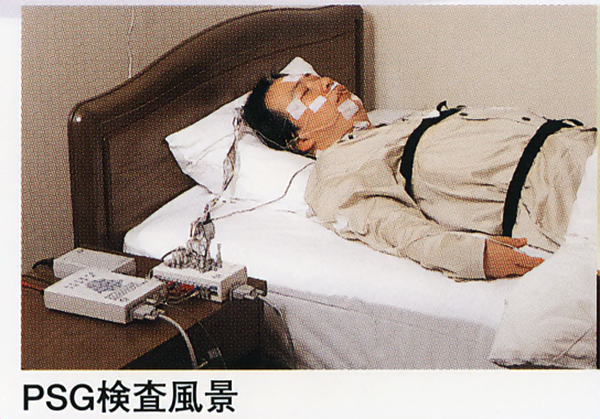
脳波、睡眠状態、低酸素状態、呼吸状態、下肢筋電図などから無呼吸・低呼吸や睡眠障害の状況を確認します。
閉塞性睡眠時無呼吸症候群(OSAS)、中枢性睡眠時無呼吸症候群(CSAS)などの鑑別に有用です。

無呼吸の分類
閉塞性低呼吸

【補足】正常睡眠と睡眠障害
睡眠には健康の維持に大切ですが、睡眠時間のみならず睡眠の質も重要!
睡眠は健康の維持および身体が正常に機能するために必須です(1)。心拍数と血圧には日周リズムがあり夜間に低下します。通常の24時間血圧パターンとして、睡眠中では昼間の10%以上収縮期血圧が低下します。しかし、睡眠不足や睡眠障害は、この生理的パターンを変化させ、脳・心血管系疾患の誘因となります。ヒトの正常睡眠は、浅いノンレム 睡眠から始まり、深いノンレム睡眠に進行します。レム睡眠 は睡眠開始80~100分後に出現し、ノンレム睡眠と約90 分周期で交互に周期的に繰り返されます。
通常、睡眠の前半に深睡眠が集中し、睡眠の後半にはレム睡眠の割合が多くなります。加齢により深睡眠は減少し、中途覚醒や浅睡眠が増えます。一方、レム睡眠は加齢により減少せず全体の20~25%です(2)(3)。睡眠は、前日の睡眠不足、睡眠相のずれ、寝室の温度、内服薬や睡眠障害などの影響を受けます。たとえば、重症SDB(睡眠呼吸障害)の患者さんでは、深睡眠が著しく減少し、頻回の中途覚醒や翌日の日中の眠気をきたします。
睡眠時間に関しては、短時間(5~6時間未満)および長時間(8~9時間超)の睡眠は、冠動脈疾患(狭心症、心筋梗塞など)リスクおよび冠動脈疾患による死亡リスクと有意に関連し、長時間の睡眠は全循環器疾患リスクと関連することが様々な研究により報告されています(4)。ただし、主観的な睡眠時間の報告が多く、客観的な睡眠時間の報告は少ないです。
OSA(睡眠時無呼吸)やBMI≧40kg/m2 の肥満および循環器疾患の既往を除いた、380,055人の平均11.1年にわたる前向き研究では、質の悪い睡眠(不適切な睡眠時間・睡眠の時間帯や不眠、日中の眠気を含む)では、全死亡率、循環器疾患総死亡率、虚血性脳卒中死亡率と有意な関連が認められており(5)、睡眠と健康の維持には睡眠時間のみならず睡眠の質が重要です。
睡眠障害は不眠症や睡眠関連呼吸障害を含めた7つのカテゴリーに大別されます
引用文献
(1)Grandner MA. Sleep, Health, and Society. Sleep Med Clin 2020; 15: 319-340. PMID: 32386705.
(2)Ohayon MM, Carskadon MA, Guilleminault C, et al. Meta-analysis of quantitative sleep parameters from childhood to old age in healthy individuals: developing normative sleep values across the human lifespan. Sleep 2004; 27: 1255-1273. PMID: 15586779.
(3)Carskadon MA, Dement WC. Normal Human Sleep. In: Kryger MH, Roth T, Dement WC, editors. Principles and Practice of Sleep Medicine, 6th edn. Elsevier Saunders, 2017: 15-24.
(4)Cappuccio FP, Cooper D, D’Elia L, et al. Sleep duration predicts cardiovascular outcomes: a systematic review and meta-analysis of prospective studies. Eur Heart J 2011; 32: 1484-1492. PMID: 21300732.
(5)Huang BH, Duncan MJ, Cistulli PA, et al. Sleep and physical activity in relation to all-cause, cardiovascular disease and cancer mortality risk. Br J Sports Med 2022; 56: 718-724. PMID: 34187783.
(6)American Academy of Sleep Medicine. International Classification of Sleep Disorders, 3rd edn (ICSD- 3). American Academy of Sleep Medicine, 2014.
睡眠呼吸障害の診断・治療について言及されているガイドライン(一部)
- 成人の睡眠時無呼吸症候群診断と治療のためのガイドライン
- 睡眠時無呼吸症候群(SAS)の診療ガイドライン2020
- 脳卒中治療ガイドライン2021(改訂2025)
- COPD診断と治療のためのガイドライン第6版(2022)
- 循環器領域における睡眠呼吸障害の診断・治療に関するガイドライン JCS2023
- 高血圧治療ガイドライン2019
- 糖尿病診療ガイドライン2024








